Stefano De Servi, Università degli Studi di Pavia
Inquadramento
L’insufficienza tricuspidalica (IT) severa è una patologia spesso invalidante, i cui sintomi compaiono tardivamente e frequentemente precedono di poco l’exitus. Il suo trattamento comporta notevoli problematiche, in quanto la chirurgia isolata è gravata da alta mortalità[1]Chen Q, Bowdish ME, Malas J, et al. Isolated tricuspid operations: the Society of Thoracic Surgeons adult cardiac surgery database analysis. Ann Thorac Surg 2023; 115:1162-70., mentre il trattamento percutaneo mediante l’inserimento di clip migliora la qualità di vita senza tuttavia modificare significativamente la sopravvivenza[2]Sorajja P, Whisenant B, Hamid N, et al. Transcatheter repair for patients with tricuspid regurgitation. N Engl J Med 2023; 388:1833-42.. Inoltre, questa modalità di trattamento spesso lascia una IT residua che può influenzare la prognosi dei pazienti[3]Tanaka T, Sugiura A, Kavsur R, et al. Leaflet-to-annulus index and residual tricuspid regurgitation following tricuspid transcatheter edge-to-edge repair. Euro-Intervention 2022;18: e169-e178.. Una terza modalità è rappresentata dall’intervento percutaneo di sostituzione valvolare che potrebbe risultare vincente, perchè meno invasivo rispetto alla chirurgia e più risolutivo sull’IT rispetto all’intervento percutaneo di inserimento delle clip.
Lo studio in esame
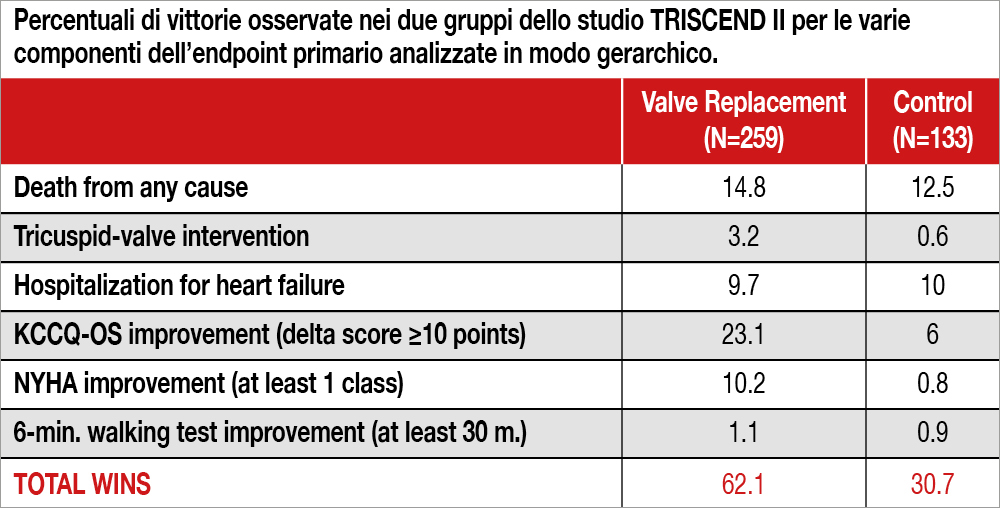
Studio internazionale multicentrico randomizzato condotto in 45 centri negli USA e in Germania tra il maggio 2021 e l’aprile 2023. Sono stati randomizzati 400 pazienti con IT almeno severa (valutata all’ecocardiografia su una scala da 0 a 5, dove 3 = IT severa; 4 = massiva; 5 = torrenziale) con segni o sintomi a essa correlati, suscettibile di correzione attraverso l’impianto della valvola EVOQUE (studio sponsorizzato dal produttore). Con un rapporto 2:1, 267 pazienti venivano assegnati alla sostituzione valvolare percutanea e 133 al gruppo di controllo in terapia medica ottimale. Venivano esclusi i pazienti con deficit di pompa del ventricolo destro e GFR <25 ml/min per 1.73 m2. L’età media era 79 anni, il 75% erano donne e il 95% era in fibrillazione atriale. L’STS score era 9.7%. Il 72% dei pazienti era in classe NYHA III-IV e l’IT era massiva/torrenziale nel 53% dei pazienti. L’endpoint primario era un composito di morte per ogni causa, necessità di impianto di una assistenza ventricolare destra o trapianto, intervento chirurgico, ospedalizzazione per scompenso, miglioramento di almeno 10 punti nel Kansas City Cardiomyopathy Questionnaire (KCCQ-OS), miglioramento di almeno 1 classe NYHA e di almeno 30 metri al 6-min walking test. Tale endpoint, molto ampio e composto da variabili di differente significato prognostico e clinico, veniva analizzato in modo gerarchico con il metodo della win ratio[4]Pocock SJ, Ariti CA, Collier TJ, Wang D. The win ratio: a new approach to theanalysis of composite endpoints in clinical trials based on clinical priorities. Eur Heart J 2012; 33:176-82.. A 1 anno di follow-up la win ratio, a favore dell’impianto di EVOQUE, è stata di 2.02 (95% confidence interval [CI], 1.56 – 2.62; P<0.001), con percentuali di rispettive vittorie nei 2 gruppi per ogni componente dell’endpoint primario riportate dalla Tabella. La mortalità per ogni causa a 1 anno, analizzata con curve di Kaplan–Meier, è stata del 12.6% con la sostituzione valvolare versus 15.2% nel gruppo controllo e l’ospedalizzazione per scompenso rispettivamente del 20.9% e del 26%. All’esame ecocardiografico, l’IT a 1 anno è risultata severa solo nello 0.9% dei pazienti, mentre risultava severa, massiva o torrenziale nell’84% dei casi nel gruppo controllo. Il TAPSE, tuttavia, è diminuito nel gruppo sostituzione valvolare (da 16.2 a 12), mentre è rimasto invariato nel gruppo controllo (da 15.8 a 15.6). Inoltre, a 1 anno il bleeding severo è stato maggiore nel gruppo trattato (15.4% versus 5.3%, P=0.003) ed è stato necessario un impianto di pacemaker nel 17.8% dei pazienti sottoposti a sostituzione valvolare versus 2.3% dei pazienti nel gruppo controllo (P<0.001).
Take home message
Lo studio TRISCEND II mostra che nei pazienti con insufficienza tricuspidalica severa, la sostituzione valvolare percutanea è risultata superiore rispetto alla sola terapia medica per un endpoint primario composito, soprattutto grazie al miglioramento dei sintomi e a una migliore qualità di vita.
Interpretazione dei dati
I risultati riportati nello studio TRISCEND II sono molto interessanti, in quanto mostrano i vantaggi che un intervento percutaneo di sostituzione valvolare può comportare per i pazienti affetti da insufficienza tricuspidalica (IT) severa, una popolazione anziana (79 anni l’età media) con segni e sintomi spesso progressivi di scompenso cardiaco. Il beneficio dell’intervento appare tanto più rilevante quanto maggiore è la severità del rigurgito. Infatti, all’analisi statistica della win ratio, le “vittorie” riportate dalla sostituzione valvolare sono state il 64% versus il 29% della terapia medica quando l’IT era massiva/torrenziale, mentre le rispettive percentuali sono state 57% e 35% quando l’IT trattata era solo severa. A fronte di questi dati, sicuramente favorevoli, vi sono ancora delle ombre. Il bleeding severo (secondo la definizione del Mitral Valve Academic Research Consortium) è stato elevato sia nella fase periprocedurale (10%) che a 1 anno (15%) e associato a complicanze potenzialmente pericolose (3 casi di perforazione cardiaca e quattro ematomi retroperitoneali). Gli Autori attribuiscono tali risultati alla doppia terapia antitrombotica (anticoagulante e ASA) raccomandata per 6 mesi dopo l’intervento e alla iniziale inesperienza di alcuni operatori per questo tipo di intervento. Anche l’impianto di pacemaker appare una complicanza piuttosto frequente (circa il 25% dei pazienti che non avessero già un dispositivo impiantato). Benché gli Autori ricordino che tali percentuali sono analoghe a quelle riportate per la chirurgia tradizionale, è pur vero che la riparazione percutanea “edgeto-edge” della valvola tricuspide nello studio TRILUMINATE si era accompagnata a percentuali decisamente inferiori di bleeding maggiore (5% a 1 anno) e di impianto di pacemaker (2.9%). Inoltre, un altro dato di cui tenere conto, consiste nella riduzione della funzione contrattile del ventricolo destro, mostrata dalla significativa riduzione di TAPSE dopo la sostituzione valvolare (- 4.2 mm), conseguenza dell’aumento del post-carico. Quale possa essere il peso prognostico a distanza di tale fenomeno non è noto, anche se gli Autori tendono a sminuirne il rilievo emodinamico visto che contestualmente migliorava la gittata sistolica del ventricolo destro e diminuiva la congestione periferica. Va osservato che dopo intervento percutaneo “edge-to-edge” non si è osservata nè a 1 anno che a 3 anni alcuna modificazione della funzione ventricolare destra[5]Nickenig G, Lurz P, Sorajja P, et al. TRILUMINATE Investigators. Percutaneous Edge-to-Edge Repair for Tricuspid Regurgitation: 3-Year Outcomes From the TRILUMINATE Study. JACC Cardiovasc Interv. … Continua a leggere.
Bibliografia[+]
| ↑1 | Chen Q, Bowdish ME, Malas J, et al. Isolated tricuspid operations: the Society of Thoracic Surgeons adult cardiac surgery database analysis. Ann Thorac Surg 2023; 115:1162-70. |
|---|---|
| ↑2 | Sorajja P, Whisenant B, Hamid N, et al. Transcatheter repair for patients with tricuspid regurgitation. N Engl J Med 2023; 388:1833-42. |
| ↑3 | Tanaka T, Sugiura A, Kavsur R, et al. Leaflet-to-annulus index and residual tricuspid regurgitation following tricuspid transcatheter edge-to-edge repair. Euro-Intervention 2022;18: e169-e178. |
| ↑4 | Pocock SJ, Ariti CA, Collier TJ, Wang D. The win ratio: a new approach to theanalysis of composite endpoints in clinical trials based on clinical priorities. Eur Heart J 2012; 33:176-82. |
| ↑5 | Nickenig G, Lurz P, Sorajja P, et al. TRILUMINATE Investigators. Percutaneous Edge-to-Edge Repair for Tricuspid Regurgitation: 3-Year Outcomes From the TRILUMINATE Study. JACC Cardiovasc Interv. 2024;17:2113-2122. doi: 10.1016/j.jcin.2024.05.036 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

