Stefano De Servi, Università degli Studi di Pavia
Inquadramento
L’argomento è tuttora di grande attualità, poichè rappresenta una area clinica di incertezza nella quale evidenze provenienti da studi randomizzati sono carenti. Le Linee Guida della Società Europea di Cardiologia (ESC) indicano anche in questi pazienti, che giungano all’osservazione 12-48 ore dall’inizio dei sintomi, l’utilizzo della PCI primaria con una classe di raccomandazione IIa, evidenza B [1]Ibanez B, James S, Agewall S, et al. 2017 ESC guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: the Task Force for the Management of Acute … Continua a leggere. Journal Map (n. 24) ha già dedicato spazio a questa tematica che si arricchisce tuttavia di un altro importante contributo.
Lo studio in esame
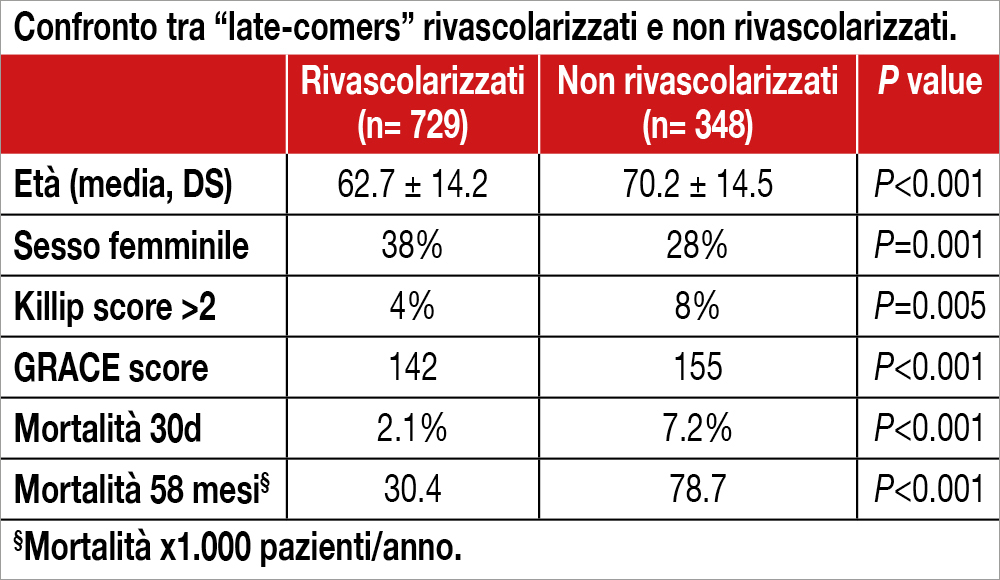
Gli Autori hanno analizzato globalmente 6.273 pazienti inclusi in 3 registri (FAST-MI 2005, 2010, 2015), dei quali 1.169 (18.6%) erano giunti all’osservazione dopo 12/48 ore dall’esordio dei sintomi (late-comers). Dopo l’esclusione dei pazienti trattati con fibrinolisi e quelli deceduti entro 48 ore, sono stati analizzati 1.077 pazienti, di cui 729 rivascolarizzati, quasi tutti con angioplastica percutanea (PCI) primaria eseguita (n=726, tempo mediano door-to-balloon 5.4 ore, post-PCI TIMI flow grade 2/3 nell’80.4% dei casi) mentre un intervento di bypass è stato effettuato in soli 3 pazienti. I pazienti rivascolarizzati erano più giovani (62.7 ± 14.2 anni vs 70.2 ± 14.5 anni; P<0.001) e avevano meno comorbilità (diabete, ipertensione, insufficienza renale, storia di scompenso cardiaco) dei pazienti trattati solo medicalmente. Alla dimissione, inoltre, erano maggiormente trattati con doppia terapia antiaggregante, statine e ACE inibitore e meno > <0.001) e avevano meno comorbilità (diabete, ipertensione, insufficienza renale, storia di scompenso cardiaco) dei pazienti trattati solo medicalmente. Alla dimissione, inoltre, erano maggiormente trattati con doppia terapia antiaggregante, statine e ACE inibitore e meno con diuretici. La mortalità per ogni causa è risultata significativamente ridotta sia a 30 giorni che a un follow-up mediano di 58 mesi nel gruppo trattato con rivascolarizzazione (vedi Tabella) utilizzando anche un’analisi di propensity score matching. Infine, all’analisi multivariata la rivascolarizzazione si è rivelata significativamente associata in modo indipendente a una riduzione di mortalità (HR: 0.65 95% CI: 0.50-0.84).
Take home message
I pazienti con infarto miocardico acuto con sopraslivellamento del tratto ST (STEMI) a ingresso tardivo hanno avuto una prognosi migliore se rivascolarizzati rispetto al solo trattamento medico.
Interpretazione dei dati
Nella discussione gli Autori spiegano l’efficacia della rivascolarizzazione sulla base di tre possibili meccanismi: incompleta occlusione con residuo, anche se modesto, flusso anterogrado (dato presente in circa il 50% dei pazienti STEMI), sviluppo di circolo collaterale eterocoronarico, effetto del precondizionamento. Lo studio in esame contraddice i risultati dello studio OAT, pubblicato nel 2006, che aveva randomizzato 2.166 pazienti a PCI o trattamento medico e che non aveva mostrato alcun beneficio dal trattamento invasivo [2]Hochman JS, Lamas GA, Buller CE, et al. Coronary intervention for persistent occlusion after myocardial infarction. N Engl J Med. 2006;355: 2395–2407..
Tuttavia in quello studio i pazienti vennero randomizzati circa 1 settimana dopo l’evento acuto mentre, nello studio attuale, la PCI veniva eseguita entro 48 ore dal ricovero. La ovvia limitazione riconosciuta è il carattere osservazionale dello studio, senza randomizzazione del trattamento.
L’opinione di Zoran Olivari
Ospedale San Camillo, Treviso
Il rapporto fra la tempistica della riperfusione e outcome clinico-strumentale nello STEMI è efficacemente riassunto nel notissimo detto “time is muscle”, al quale potremo aggiungere anche “muscle is life”. Nessun dubbio sul fatto che l’onda di necrosi procede rapidamente e negli studi sperimentali supera il 50% della transmuralità già due ore dopo l’occlusione acuta di una coronaria, qualora questa sia persistente e in assenza di circoli collaterali [3]Reimer KA, Lowe JE, Rasmussen MM, et al. The wave front phenomenon of ischemic death. 1. Myocardial infarct size vs duration of coronary occlusion in dogs. Circulation 1977; 56: 786-794..
Negli studi di fibrinolisi vs placebo il massimo beneficio del trattamento riperfusivo in termini di salvataggio del miocardio e della riduzione della mortalità a breve e lungo termine, si ottiene nelle prime 6 ore dopo l’esordio dei sintomi [4]Gersh BJ and Anderson MD. Thrombolysis and myocardial salvage. Circulation 1993; 88: 296-306.. Spostando la lancetta ancora più indietro, la precocità della riperfusione diventa perfino più importante della modalità utilizzata: nello studio CAPTIM la fibrinolisi preospedaliera si è dimostrata più efficace a migliorare la sopravvivenza in acuto e a medio-lungo termine nei confronti dell’angioplastica primaria, quando eseguita in pazienti con tempo di latenza <2 ore [5]Bonnefoy E, Steg GP, Boutitie F, et al. Comparison of primary angioplasty and pre-hospital fibrinolysis in acute myocardial infarction (CAPTIM) trial: a 5-year follow up. Eur Heart J 2009; 30: … Continua a leggere. Tuttavia, la complessità della tematica si è palesata già moltissimi anni fa quando nello studio LATE [6]Late study group. Late Assessment of Thrombolytic Efficacy (LATE) study with alteplase 6-24 hours after onset of acute myocardial infarction. Lancet 1993; 342: 759-766. si era dimostrata una significativa riduzione della mortalità a 35 giorni in pazienti trattati con l’alteplase vs placebo, anche quando arruolati fra le 6-12 ore dopo l’esordio dei sintomi (ma non in quelli arruolati dopo le 12 ore). Come conseguenza pratica, fin dal 1996 la raccomandazione di Classe I delle Linee Guida è quella di riperfondere tutti i pazienti che si presentano entro le 12 ore dall’esordio.
Il tema della plausibilità biologica del limite orario delle 12 ore e dell’utilità o meno dell’angioplastica primaria oltre tale tempo limite. A mio parere il limite delle 12 ore non ha nessuna plausibilità biologica per almeno 2 motivi:
1) se il criterio temporale fosse coerente con le premesse di cui sopra, già dopo le 6 ore l’intervento riperfusivo sarebbe di scarsa utilità, cosa già contraddetta dallo studio LATE e
2) l’assenza di beneficio riscontrato in pazienti fibrinolisati dopo le 12 ore non può essere in nessun modo traslato ai pazienti trattati con l’angioplastica primaria, considerando che la capacità riperfusiva di quest’ultima rimane invariata nel tempo, mentre quella della fibrinolisi si riduce con il passare delle ore.
In pazienti trattati con angioplastica primaria dopo le 12 ore dall’esordio dei sintomi l’area di necrosi sarà significativamente più estesa e l’indice di salvataggio miocardico minore [7]Busk M, Kaltoft A, Nielsen SS, et al. Infarct size and myocardial salvage after primary angioplasty in patients presenting with symptoms <12 vs 12-72 h. Eur Heart J 2009: 30: 3222-1330. mentre la mortalità sarà più elevata [8]Nepper-Christensen L, Lonborg J, Hofsten DE, et al. Clinical outcome following late reperfusion with percutaneous coronary intervention in patients with ST-segment elevation myocardial infarction. … Continua a leggere rispetto ai pazienti trattati più precocemente. Naturalmente rimane aperto il quesito se in fascia oraria 12-48 ore dall’esordio ci può essere, comunque, un beneficio ottenibile con la riperfusione, seppure tardiva. Purtroppo, esiste uno solo studio randomizzato di angioplastica primaria vs terapia medica, il BRAVE-2, che in un piccolo numero di pazienti stabili arruolati fra le 12 e 48 ore ha dimostrato benefici in termini di salvataggio miocardico e di sopravvivenza a 4 anni in pazienti trattati con angioplastica primaria [9]Schomig A, Mehilli J, Antoniucci D, et al. Mechanical reperfusion in patients with acute myocardial infarction presenting more than 12 hours from symptom onset. JAMA 2005; 293: 2865-2872. [10]Ndrepepa G, Kastrati A, Mehili J, et al. Mechanical reperfusion and long-term mortality in patients with acute myocardial infarction presenting 12 to 48 hours from symptom onset. JAMA 2009; 301: … Continua a leggere. Anche una successiva metanalisi [11]Abbate A, Biondi_zoccai GL, Appleton DA, et al. Survival and cardiac remodelling benefits in patients undergoing late percutaneous coronary intervention in the infarct-related artery. JACC 2008; 51; … Continua a leggere confermava una riduzione significativa della mortalità a medio-lungo termine in pazienti sottoposti alla riperfusione tardiva (effettuata però in un arco temporale molto ampio, dalle 12 ore a 60 giorni). Due recenti studi con casistiche corpose e pubblicati recentemente [12]Cho KH, Han X, Ahn JO, et al. Long-term outcomes of patients with late presentation of ST-segment elevation of myocardial infarction. JACC 2021; 77: 1859-70. [13]Bouisset F, Gerbaud E, Bataille V, et al. Percutaneous myocardial revascualrization in late-presenting patients with STEMI. JACC 2021; 13: 1291-1305., seppure con i limiti intrinseci del disegno osservazionale, confermano che la riperfusione, anche se tardiva, si associa a un outcome migliore rispetto ai pazienti non riperfusi.
Come è possibile ottenere benefici con la riperfusione in pazienti nei quali il processo di necrosi dovrebbe essersi quasi del tutto completato?
Ritengo che a oggi una risposta chiara e omnicomprensiva non sia possibile fornirla. Il processo dinamico della necrosi miocitaria, combinazione del danno ischemico e quello da riperfusione, pur essendo oggetto di studio da decenni, rimane in larga misura senza una spiegazione omnicomprensiva della interrelazione dei processi biologici in gioco. Inoltre, la durata vera dell’occlusione è spesso difficile da definire mentre le transitorie riaperture spontanee del vaso, la presenza di circoli collaterali e il precondizionamento ischemico possono aumentare la “resistenza” all’ischemia. Inoltre, il danno miocardico finale sarà condizionato anche da fenomeni infiammatori e dall’apoptosi. In merito a quest’ultima è stato documentato che la presenza di un vaso “chiuso” ne aumenta di circa 10 volte l’incidenza [14]Abbate A, Bussani R, Biondi-Zoccai GL, et al. Persistent infarct-related artery occlusion is associated with an increased myocardial apoptosis at postmortem examination in humans late after an acute … Continua a leggere e questo permette di sperare sull’utilità della riperfusione, anche se tardiva. In ogni singolo paziente colpito da STEMI si svolge una complessa serie di eventi dinamici con l’esito finale che non sempre sarà in linea con il presupposto generale “time is muscle”. Non è rara la frustrazione dell’emodinamista causata dall’impossibilità di ottenere un flusso ottimale nella coronaria aperta nelle primissime ore dall’esordio e/o danni miocardici estesi, talora osservati in questi “early comers”. Anche gli studi con la risonanza magnetica confermano la possibilità che in una quota minoritaria dei pazienti trattati con angioplastica primaria nelle prime 3 ore dall’esordio l’entità del salvataggio miocardico può essere nulla o modesta(15). Possiamo ipotizzare che in questi pazienti il danno finale è imputabile più alla riperfusione che alla durata dell’ischemia. Che il tema sia veramente complesso è confermato dal fatto che in condizioni diametralmente opposte in ben 65% dei pazienti trattati con l’angioplastica oltre le 12 ore è stato osservato un indice di salvataggio miocardico >50% [15]Nepper-Christensen L, Lonborg J, Hofsten DE, et al. Benefit from reperfusion with primary percutaneous coronary intervention beyond 12 hours of symptom duration in patients with ST-segment-elevation … Continua a leggere, in precedenza dimostrato come il cut-off necessario per una migliore sopravvivenza a distanza [16]Otero-Garcıa O, Belen Cid-Alvarez A, Juskova M, et al. Prognostic impact of left ventricular ejection fraction recovery in patients with ST-segment elevation myocardial infarction undergoing primary … Continua a leggere.
È verosimile che un indice di salvataggio miocardico >50% possa tradursi in un miglioramento significativo della frazione d’eiezione del ventricolo sinistro, osservato in pazienti sottoposti all’angioplastica primaria tardiva [17]Abbate A, Biondi_zoccai GL, Appleton DA, et al. Survival and cardiac remodelling benefits in patients undergoing late percutaneous coronary intervention in the infarct-related artery. JACC 2008; 51; … Continua a leggere, condizione che a sua volta si associa a un significativo miglioramento di sopravvivenza [18]Ophuis AJ, Bar FW, Vermeer F, et al. Angiographic assessment of prospectively determined non-invasive reperfusion indices in acute myocardial infarction. Heart 2000; 84: 164-70..
Per questi motivi gli eventuali effetti favorevoli della rivascolarizzazione tardiva, mediati da un parziale recupero della funzione sistolica del ventricolo sinistro, si potranno osservare a medio-lungo termine e non in fase acuta.
Possibilità di identificare a priori i pazienti da sottoporre o meno all’angioplastica tardiva
Al momento del primo contatto con il paziente STEMI si dispone soltanto del dato clinico e dell’ECG. Nessuno dei due è in grado di pilotarci nella decisione se trattare o meno il paziente:
a) la persistenza del dolore ha un valore predittivo positivo del 86% per un flusso < TIMI 3, ma la cessazione del dolore ha un valore predittivo positivo per un flusso TIMI 3 soltanto del 58% [19]Armstrong PW, Fu Y, Westerhout CM, et al. Baseline Q-wave surpasses time from symptom onset as a prognostic marker in ST-segment elevation myocardial infarctio patients treated with orimary coronary … Continua a leggere e
b) la presenza delle onde Q, prognosticamente sfavorevoli, è riscontrabile già entro le prime 3 ore nel 51% dei pazienti.
Visto che in caso di presentazione tardiva non vi è urgenza di eseguire l’angioplastica primaria in tempi brevissimi, sarebbe opportuno valutare questi pazienti sistematicamente con l’ecocardiogramma. La mia opinione personale è che in presenza di marcato sopraslivellamento del tratto ST, presenza di onde Q, aspetto ecocardiografico di parete assottigliata con eventuale film pericardico, specie se le caratteristiche del dolore sono virate verso il tipo “pericardico”, potrebbe essere più cauto astenersi dall’angioplastica tardiva per evitare che eventuale danno da riperfusione aumentasse il rischio di rottura del ventricolo sinistro.
Conclusioni
L’obiettivo della riperfusione più precoce possibile in pazienti STEMI è il caposaldo della strategia gestionale di questi pazienti. Nelle primissime ore dall’esordio ogni ritardo nell’esecuzione dell’angioplastica primaria si accompagnerà a una perdita di potenziali benefici in termini di recupero funzionale del ventricolo sinistro e della sopravvivenza. La presentazione tardiva, 12-48 ore dall’esordio dei sintomi, inevitabilmente porterà a un esito clinico peggiore, ma non sembra essere motivo sufficiente per astenersi dalla rivascolarizzazione con l’angioplastica primaria, la quale potrà avere comunque effetti favorevoli sul recupero della funzione ventricolare sinistra e della sopravvivenza a distanza. L’insieme dei dati oggi disponibili supporta la raccomandazione di classe IIa delle Linee Guida di eseguire l’angioplastica coronarica anche in pazienti stabili con STEMI esordito dalle 12 alle 48 ore. Le eventuali eccezioni a questa raccomandazione devono essere attentamente valutate in fase di indicazione alla procedura.
Bibliografia[+]
| ↑1 | Ibanez B, James S, Agewall S, et al. 2017 ESC guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: the Task Force for the Management of Acute Myocardial Infarction in Patients Presenting With ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J. 2018;39:119–177. |
|---|---|
| ↑2 | Hochman JS, Lamas GA, Buller CE, et al. Coronary intervention for persistent occlusion after myocardial infarction. N Engl J Med. 2006;355: 2395–2407. |
| ↑3 | Reimer KA, Lowe JE, Rasmussen MM, et al. The wave front phenomenon of ischemic death. 1. Myocardial infarct size vs duration of coronary occlusion in dogs. Circulation 1977; 56: 786-794. |
| ↑4 | Gersh BJ and Anderson MD. Thrombolysis and myocardial salvage. Circulation 1993; 88: 296-306. |
| ↑5 | Bonnefoy E, Steg GP, Boutitie F, et al. Comparison of primary angioplasty and pre-hospital fibrinolysis in acute myocardial infarction (CAPTIM) trial: a 5-year follow up. Eur Heart J 2009; 30: 1958-1606. |
| ↑6 | Late study group. Late Assessment of Thrombolytic Efficacy (LATE) study with alteplase 6-24 hours after onset of acute myocardial infarction. Lancet 1993; 342: 759-766. |
| ↑7 | Busk M, Kaltoft A, Nielsen SS, et al. Infarct size and myocardial salvage after primary angioplasty in patients presenting with symptoms <12 vs 12-72 h. Eur Heart J 2009: 30: 3222-1330. |
| ↑8 | Nepper-Christensen L, Lonborg J, Hofsten DE, et al. Clinical outcome following late reperfusion with percutaneous coronary intervention in patients with ST-segment elevation myocardial infarction. Eur Heart J. Acute Cardiovasc Care2021; 10: 523-531. |
| ↑9 | Schomig A, Mehilli J, Antoniucci D, et al. Mechanical reperfusion in patients with acute myocardial infarction presenting more than 12 hours from symptom onset. JAMA 2005; 293: 2865-2872. |
| ↑10 | Ndrepepa G, Kastrati A, Mehili J, et al. Mechanical reperfusion and long-term mortality in patients with acute myocardial infarction presenting 12 to 48 hours from symptom onset. JAMA 2009; 301: 487-488. |
| ↑11, ↑17 | Abbate A, Biondi_zoccai GL, Appleton DA, et al. Survival and cardiac remodelling benefits in patients undergoing late percutaneous coronary intervention in the infarct-related artery. JACC 2008; 51; doi: 10.1016/j.jacc.2007.11.062. |
| ↑12 | Cho KH, Han X, Ahn JO, et al. Long-term outcomes of patients with late presentation of ST-segment elevation of myocardial infarction. JACC 2021; 77: 1859-70. |
| ↑13 | Bouisset F, Gerbaud E, Bataille V, et al. Percutaneous myocardial revascualrization in late-presenting patients with STEMI. JACC 2021; 13: 1291-1305. |
| ↑14 | Abbate A, Bussani R, Biondi-Zoccai GL, et al. Persistent infarct-related artery occlusion is associated with an increased myocardial apoptosis at postmortem examination in humans late after an acute myocardial infarction. Circulation 2002; 106: 1051-1054. |
| ↑15 | Nepper-Christensen L, Lonborg J, Hofsten DE, et al. Benefit from reperfusion with primary percutaneous coronary intervention beyond 12 hours of symptom duration in patients with ST-segment-elevation myocardial infarction. Circ Cardiovasc Interv 2018; 11: e006842 Eitel I, Desch S, de Waha S et al. Long-term prognostic value of myocardial salvage assessed by cardiovascular magnetic resonance in acute reperfused myocardial infarction. J Cardiovasc Magn Reson. 2011; 13(Suppl 1): P181. |
| ↑16 | Otero-Garcıa O, Belen Cid-Alvarez A, Juskova M, et al. Prognostic impact of left ventricular ejection fraction recovery in patients with ST-segment elevation myocardial infarction undergoing primary percutaneous coronary intervention: analysis of an 11-year all-comers registry. Eur Heart J: Acute Cardiovasc Care 2021; doi:10.1093/ehjacc/zuab058. |
| ↑18 | Ophuis AJ, Bar FW, Vermeer F, et al. Angiographic assessment of prospectively determined non-invasive reperfusion indices in acute myocardial infarction. Heart 2000; 84: 164-70. |
| ↑19 | Armstrong PW, Fu Y, Westerhout CM, et al. Baseline Q-wave surpasses time from symptom onset as a prognostic marker in ST-segment elevation myocardial infarctio patients treated with orimary coronary interventions. JACC 2009; doi:10.1016/j.jacc.2009.01.046 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

