Le linee guida raccomandano per i pazienti in fibrillazione atriale già anticoagulati sottoposti ad impianto di stent coronarico, dopo la sospensione precoce dell’ASA alla dimissione, una doppia terapia antitrombotica (anticoagulante, inibitore del recettore P2Y12)(1) da continuare per 6 mesi/1 anno. Una monoterapia con anticoagulante (senza antipiastrinico) è invece raccomandata dopo il primo anno.
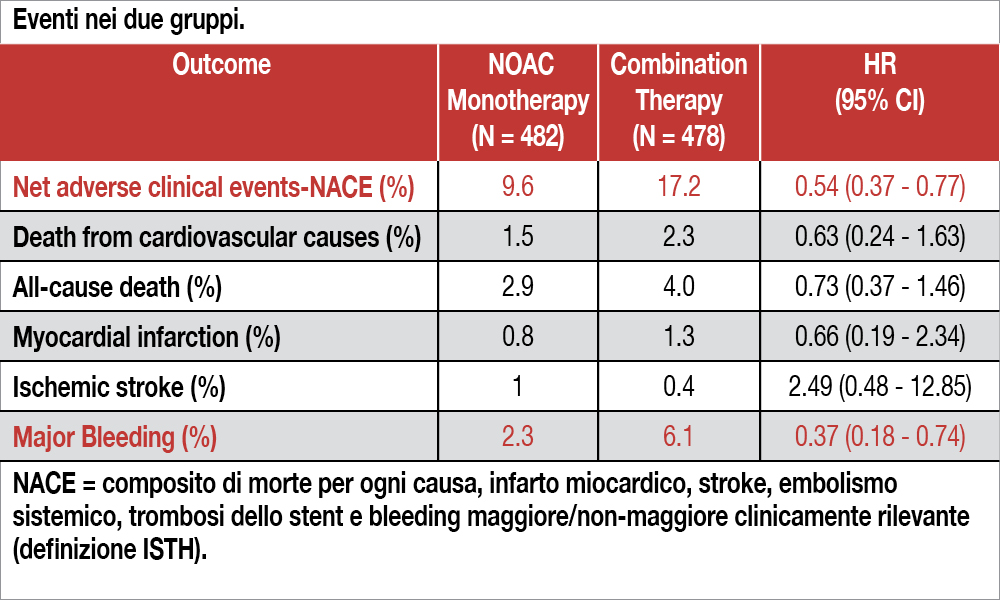
Lo studio, condotto in 32 centri sud-coreani, ha coinvolto 960 pazienti in terapia anticoagulante con DOAC per fibrillazione atriale (parossistica nel 39% e persistente/permanente nel 61%) con età media di 71 anni (i pazienti con età >85 anni erano esclusi) e sottoposti, nella loro storia clinica, a impianto di stent (di seconda o terza generazione) per sindrome coronarica acuta (65%) o coronaropatia stabile (35%) a una mediana di 32.8 mesi prima dell’inclusione nello studio. Le donne rappresentavano il 21% della casistica. Essi sono stati randomizzati a doppia terapia antitrombotica (DOAC + clopidogrel, n=478) o monoterapia (solo DOAC, n=482). Il DOAC utilizzato era apixaban nel 61% (5 mg x2 in entrambi i gruppi, con riduzione a 2,5 mg x2 secondo raccomandazione), rivaroxaban nel 34% (20 mg in monoterapia, 15 mg in duplice terapia antitrombotica) ed edoxaban nel 5% dei casi. Al momento della randomizzazione, il 61% era in duplice terapia antitrombotica, il 23% con il solo anticoagulante e il 16% con il solo antipiastrinico. Il CHA2DS2-VASc score mediano era = 4 e l’HAS BLED mediano = 3. Lo studio era disegnato come non-inferiorità della monoterapia versus la terapia combinata con un margine prestabilito del 3% per un endpoint di “Net Adverse Clinical Events” (NACE), composito di morte per ogni causa, infarto miocardico, stroke, embolismo sistemico, trombosi dello stent e bleeding maggiore/non-maggiore clinicamente rilevante (definizione ISTH). A 12 mesi, l’incidenza dell’endpoint primario (valutato con curve di Kaplan Meier) è stata del 9.6% nel gruppo assegnato alla monoterapia e del 17% nel gruppo di terapia combinata, con una differenza di 7.6 punti percentuali (CI al 95% compresi tra −11.9 e −3.3, P<0.001 per non-inferiorità) e un hazard ratio di 0.54 (95% CI, 0.37- 0.77; P<0.001 per superiorità). Il bleeding maggiore è occorso nel 5.2% dei pazienti in monoterapia e nel 13.2% di quelli in terapia di combinazione (hazard ratio, 0.38; 95% CI, 0.24-0.60). Gli endpoint secondari dello studio sono mostrati nella Tabella.
Take home message
Nello studio ADAPT AF-DES che ha coinvolto pazienti con fibrillazione atriale, clinicamente stabili dopo un impianto di stent di seconda o terza generazione effettuato almeno un anno prima, una monoterapia con NOAC si è associata a una minore incidenza di un endpoint composito che comprendeva eventi trombotici ed emorragici.
Interpretazione dei dati
Lo studio ADAPT AF-DES conferma i dati dello studio AFIRE[1]Yasuda S, Kaikita K, Akao M, et al. Antithrombotic therapy for atrial fibrillationwith stable coronary disease. N Engl J Med 2019;381: 1103-13., anch’esso eseguito in una popolazione asiatica, che aveva inserito anche pazienti in cui era stato impiantato uno stent “bare metal” oppure che erano stati sottoposti a intervento di bypass aortocoronarico o erano stati trattati con la sola terapia medica. Inoltre ADAPT AF-DES rafforza i dati dello studio AQUATIC[2]Lemesle G, Didier R, Steg PG, et al. for the AQUATIC trial Investigators. Aspirin in Patients with Chronic Coronary Syndrome Receiving Oral Anticoagulation- N Engl J Med 2025, published August 31, … Continua a leggere, presentato al recente congresso ESC, che ha avuto risultati sovrapponibili in una popolazione di età (71 anni la media), CHA2DS2-VASc score mediano (= 4) e tipologia di anticoagulante simili (prevalentemente apixaban, seguito da rivaroxaban). La differenza tra i due trial è soprattutto consistita nella popolazione arruolata, a più alto rischio nell’AQUATIC (esiti di bypass aortocoronarico nel 10% dei pazienti, arteriopatia periferica nel 14%) e conseguente riscontro di una mortalità più elevata (10.9% a 2 anni contro il 3-4% nell’ADAPT AF-DES a 1 anno). Inoltre, l’endpoint primario dell’AQUATIC era rappresentato da eventi ischemici valutati con una ipotesi di superiorità del doppio antitrombotico nei confronti della monoterapia con anticoagulante, mentre l’ADAPT AF-DES aveva un disegno di non-inferiorità. Infine, l’antiaggregante utilizzato era clopidogrel nell’ADAPT AF-DES e ASA nell’AQUATIC. I due trial confermano le raccomandazioni delle linee guida che, dopo 1 anno di doppia terapia antitrombotica, in questi pazienti raccomandano di proseguire con il solo anticoagulante[3]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic … Continua a leggere.
Bibliografia[+]
| ↑1 | Yasuda S, Kaikita K, Akao M, et al. Antithrombotic therapy for atrial fibrillationwith stable coronary disease. N Engl J Med 2019;381: 1103-13. |
|---|---|
| ↑2 | Lemesle G, Didier R, Steg PG, et al. for the AQUATIC trial Investigators. Aspirin in Patients with Chronic Coronary Syndrome Receiving Oral Anticoagulation- N Engl J Med 2025, published August 31, doi:10.1056/NEJMoa2507532 |
| ↑3 | Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): the task force for the diagnosis and management of atrial fibrillation o the European Society of Cardiology (ESC) developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Eur Heart J 2021; 42:373-498 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

