Inquadramento
La scelta dell’inibitore del recettore P2Y12 da associare all’ASA nei pazienti con sindrome coronarica acuta (ACS), è tuttora oggetto di controversia. Lo studio PLATO, pubblicato nel 2009, ha mostrato che ticagrelor rispetto a clopidogrel ha ridotto gli eventi trombotici e la mortalità cardiovascolare, pur aumentando contemporaneamente le complicanze emorragiche[1]Wallentin L, Becker RC, Budaj A, et al. PLATO Investigators. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med. 2009 361:1045-57. doi: 10.1056/NEJMoa0904327.. Tuttavia, studi e analisi successive non hanno confermato tale superiorità. Inoltre, i pazienti inseriti nei trial hanno caratteristiche cliniche e angiografiche differenti da quelli osservati nel mondo reale. Pare perciò necessaria una conferma dei risultati dei trial utilizzando dati osservazionali.
Lo studio in esame
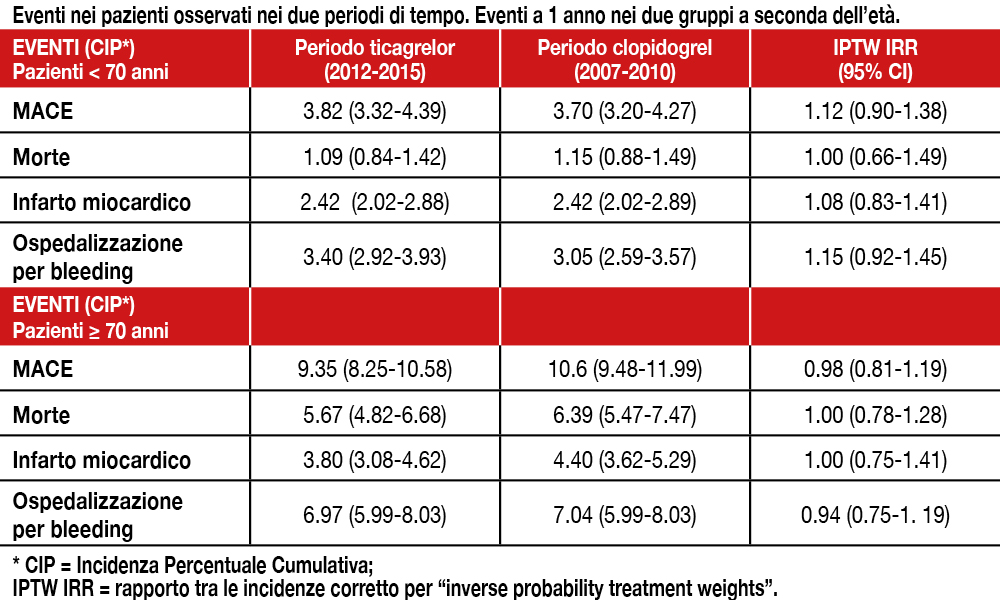
In uno studio di confronto storico, che ha utilizzato registri sanitari danesi, gli Autori hanno paragonato l’outcome a 1 anno di 7.102 pazienti con ACS sottoposti a PCI, osservati tra il 2007 e il 2010 e trattati con clopidogrel (età media 63 anni, 73% maschi, 40% coronaropatia multivasale, 56% STEMI, 76% uso di DES) con quello di pazienti osservati tra il 2012 e il 2015, di cui l’87.8% trattato con ticagrelor (età media 64 anni, 73% maschi, 37% coronaropatia multivasale, 50% STEMI, 89% uso di DES). Criterio di inclusione era la prescrizione di un inibitore del recettore P2Y12 entro 14 giorni dalla PCI. Come correzione statistica è stata utilizzata la “inverse probability of treatment weights” che permette di correggere le analisi pesando le osservazioni per la probabilità di selezione. Nei due periodi non si è osservata alcuna differenza per quanto riguarda MACE e complicanze emorragiche che hanno richiesto ospedalizzazione a 1 anno di follow-up. Tali risultati non differivano, anche suddividendo i pazienti per età (vedi Tabella).
Take home message
L’utilizzo di ticagrelor nella pratica clinica dei pazienti danesi con ACS, sottoposti a PCI, non ne ha modificato l’outcome, sia per quanto riguarda gli eventi ischemici che quelli emorragici.
Interpretazione dei dati
Agli Autori non sfuggono le ovvie limitazioni della loro indagine, che è di fatto un confronto storico di outcome tra pazienti trattati con differenti farmaci antipiastrinici inibitori del recettore P2Y12, per quanto mitigato dall’aggiustamento ottenuto con tecniche di analisi statistica. Gli Autori commentano che negli anni considerati (2007-2015) vi è stato un sostanziale miglioramento nei risultati della PCI nei pazienti ACS, sia per quanto riguarda i materiali utilizzati (tipologia di stent) che per la maggiore esperienza degli operatori. È verosimile perciò che, in seguito all’evoluzione tecnica della PCI, i miglioramenti ottenuti riducano la necessità nella pratica clinica di avere a disposizione farmaci antipiastrinici più potenti[2]De Servi S, Landi A, Savonitto S. Antiplatelet Therapy in Elderly Patients with Acute Coronary Syndromes: the Clopidogrel Revenge: Possible Reasons for a Bright Comeback. Cardiovasc Drugs Ther. … Continua a leggere. Va tuttavia considerato, come ancora osservano gli Autori, che la divergenza dai dati PLATO potrebbe dipendere dai diversi tempi di arruolamento dei pazienti, che nella presente analisi era di 14 giorni (contro una media di 5 ore per la randomizzazione in PLATO).
Editoriale
Ticagrelor versus clopidogrel nelle sindromi coronariche acute: dai grandi trial al mondo reale.
Giulia Magnani
Azienda Ospedaliera Universitaria di Parma
I pazienti con sindrome coronarica acuta (ACS) presentano un rischio di nuovi eventi cardiovascolari ricorrenti non trascurabili. Tale rischio è attribuibile non solo alla culprit lesion di per sé o, in caso di rivascolarizzazione coronarica percutanea (PCI), a complicanze dello stent, ma anche e soprattutto a lesioni subcritiche non-culprit[3]Montone RA, Meucci MC, Niccoli G. The management of non-culprit coronary lesions in patients with acute coronary syndrome. Eur Heart J Suppl. 2020 Nov 18;22(Suppl L):L170-L175. doi: … Continua a leggere. I trial clinici randomizzati (RCTs) hanno dimostrato che è possibile ridurre tale rischio residuo intervenendo farmacologicamente su diversi pathaway coinvolti nella progressione e instabilizzazione della placca ateromasica[4]Lawler PR, Bhatt DL, Godoy LC, Lüscher TF, Bonow RO, Verma S, Ridker PM. Targeting cardiovascular inflammation: next steps in clinical translation. Eur Heart J. 2021 Jan 1;42(1):113-131. doi: … Continua a leggere. In questo senso, la terapia antitrombotica presenta un ruolo cardine, sia nella fase acuta che nella fase cronica delle ACS. In particolare, lo studio PLATO (Study of Platelet Inhibition and Patient Outcomes)[5]Bonaca MP, Bhatt DL, Cohen M, Steg PG, Storey RF, Jensen EC, Magnani G, Bansilal S, Fish MP, Im K, Bengtsson O, Ophuis TO, Budaj A, Theroux P, Ruda M, Hamm C, Goto S, Spinar J, Nicolau JC, Kiss RG, … Continua a leggere ha dimostrato in 18.624 con ACS che una duplice terapia antiaggregante (DAPT) con un potente inibitore del recettore P2Y12 (ticagrelor 90mg b.i.d.), rispetto a clopidogrel 75 mg o.d., riduce significativamente gli eventi maggiori cardiovascolari (MACE) del 16%, inclusa la mortalità per tutte le cause, incrementando i sanguinamenti. Nel sottogruppo di pazienti sottoposti a PCI l’evento trombosi di stent era ridotto del 36%[6]Wallentin L, Becker RC, Budaj A, et al. PLATO Investigators. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med. 2009 361:1045-57. doi: 10.1056/NEJMoa0904327.. Per questo ticagrelor è raccomandato in classe I, livello di evidenza B dalle attuali Linee Guida[7]ESC Scientific Document Group, 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of … Continua a leggere. Accanto ai dati dei grandi RCTs sono, tuttavia, indispensabili evidenze provenienti da dati di “real-word” (RWE) come quelli presentati da Thrane et al. che, utilizzando dati provenienti da un importante registro danese, ha confrontato l’utilizzo di ticagrelor rispetto a clopidogrel in 14.450 pazienti con ACS sottoposti a PCI. I risultati ottenuti e mostrati in Tabella 1, sembrano non riflettere quelli dello studio PLATO: l’implementazione di ticagrelor nella pratica clinica non è stata, infatti, associata a differenze nel rischio a 1 anno di MACE, con un rischio simile di sanguinamenti richiedenti ospedalizzazione. Nessuna eterogeneità è stata dimostrata per categorie di età. Come clinici ci troviamo dunque di fronte a un dilemma: a quali evidenze scientifiche affidarci? Ai dati provenienti da grandi RCTs perfettamente condotti e inclusivi di una popolazione selezionata e omogenea o ai dati di RWE da popolazione estremamente eterogenea e con compliance variabile?
I grandi RCTs sono certamente imprescindibili per testare la sicurezza e l’efficacia di un determinato farmaco, presentano il grande vantaggio della randomizzazione e della possibilità di essere condotti in doppio cieco e garantiscono una compliance elevata essendo il follow-up molto stretto. La cost-effectiveness è, tuttavia, oltre lo scopo dei RCTs e spesso i risultati non si possono ampliare a specifici sottogruppi di pazienti. I dati di RWE sono quindi fondamentali per valutare l’effettività di un determinato approccio farmacologico nel mondo reale. Il Western Denmark Heart Registry è un registro prospettico che certamente consente una realistica descrizione della transizione tra clopidogrel e ticagrelor in un sistema sanitario di alto livello, come dimostra la rapidità della implementazione con ticagrelor introdotto nel 2011 e somministrato all’88% dei pazienti-ACS sottoposti a PCI tra il 2012 e il 2015. Le caratteristiche basali della popolazione, inoltre, sono molto simili a quelle dello studio PLATO, sebbene con una proporzione di pazienti anziani più elevata (15% nello studio PLATO vs. 20% nel registro), che potrebbe avere contribuito ai differenti outcome in termini ischemici e di sanguinamento. Certamente, per lo studio PLATO (2009) è necessario anche tenere in considerazione il basso utilizzo di stent medicati, di imaging intracoronarico e di rivascolarizzazione completa, ciascuno dei quali ha dimostrato beneficio clinico. Si potrebbe quindi speculare che nell’era moderna il beneficio che deriva da una terapia antiaggregante più potente possa essere meno evidente rispetto al passato, soprattutto tenendo conto del rapido evolversi delle tecniche di rivascolarizzazione coronarica percutanea, che sicuramente impattano sulla riduzione del rischio residuo. Negli ultimi anni si è assistito a target sempre più bassi per quel che riguarda la terapia ipolipemizzante, con significativa riduzione di MACE; nel gruppo ticagrelor del registro l’utilizzo di statine ad alto dosaggio era infatti maggiore rispetto al gruppo clopidogrel. Ticagrelor 60 mg b.i.d. si è dimostrato, infine, efficace nella riduzione dei MACE e mortalità cardiovascolare in un altro contesto clinico, quello dei pazienti con pregresso infarto del miocardico, come dimostrato nello studio PEGASUS TIMI 54 (Prevention of Cardiovascular Events in Patients with Prior Heart Attack Using Ticagrelor Compared to Placebo on a Background of Aspirin–Thrombolysis in Myocardial Infarction). Ulteriori dati di real-word in questo setting aiuterebbero meglio a comprendere e integrare i dati dei RCTs con la RWE[8]Bonaca MP, Bhatt DL, Cohen M, Steg PG, Storey RF, Jensen EC, Magnani G, Bansilal S, Fish MP, Im K, Bengtsson O, Ophuis TO, Budaj A, Theroux P, Ruda M, Hamm C, Goto S, Spinar J, Nicolau JC, Kiss RG, … Continua a leggere. Nell’insieme, nonostante i dati danesi siano osservazionali e perciò di per sé imprescindibilmente esposti a un rischio importante di bias non misurabili, ci insegnano come non necessariamente i risultati dei grandi RCTs calzino perfettamente sui pazienti che visitiamo tutti i giorni nella nostra pratica clinica e che una individualizzazione della terapia basata sulle comorbidità e sul bilancio rischio ischemico sanguinamento del singolo paziente sia indispensabile[9]Magnani G, Ardissino D, Im K, Budaj A, Storey RF, Steg PG, Bhatt DL, Cohen M, Oude Ophius T, Goudev A, Parkhomenko A, Kamensky G, Angiolillo DJ, López-Sendón J, Johanson P, Braunwald E, Sabatine … Continua a leggere. In conclusione, i dati provenienti dal registro danese sono altamente informativi sul management attuale dei pazienti con ACS sottoposti a PCI e suggeriscono come siano necessari ulteriori studi, soprattutto alla luce delle nuove tecniche, device e farmaci per la prevenzione secondaria, confermando ancora una volta l’imprescindibilità dell’integrazione tra il mondo dei grandi trial clinici e il mondo reale.
Bibliografia[+]
| ↑1, ↑6 | Wallentin L, Becker RC, Budaj A, et al. PLATO Investigators. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med. 2009 361:1045-57. doi: 10.1056/NEJMoa0904327. |
|---|---|
| ↑2 | De Servi S, Landi A, Savonitto S. Antiplatelet Therapy in Elderly Patients with Acute Coronary Syndromes: the Clopidogrel Revenge: Possible Reasons for a Bright Comeback. Cardiovasc Drugs Ther. 2021;35:399-401. doi:10.1007/s10557-020-07055. |
| ↑3 | Montone RA, Meucci MC, Niccoli G. The management of non-culprit coronary lesions in patients with acute coronary syndrome. Eur Heart J Suppl. 2020 Nov 18;22(Suppl L):L170-L175. doi: 10.1093/eurheartj/suaa175. PMID: 33239995; PMCID: PMC7673623. |
| ↑4 | Lawler PR, Bhatt DL, Godoy LC, Lüscher TF, Bonow RO, Verma S, Ridker PM. Targeting cardiovascular inflammation: next steps in clinical translation. Eur Heart J. 2021 Jan 1;42(1):113-131. doi: 10.1093/eurheartj/ehaa099. PMID: 32176778. |
| ↑5 | Bonaca MP, Bhatt DL, Cohen M, Steg PG, Storey RF, Jensen EC, Magnani G, Bansilal S, Fish MP, Im K, Bengtsson O, Ophuis TO, Budaj A, Theroux P, Ruda M, Hamm C, Goto S, Spinar J, Nicolau JC, Kiss RG, Murphy SA, Wiviott SD, Held P, Braunwald E, Sabatine MS for the PEGASUS-TIMI 54 Steering Committee and Investigators: Long-term use of ticagrelor in patients with prior myocardial infarction. N Engl J Med 2015;372: 1791-800. |
| ↑7 | ESC Scientific Document Group, 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC), European Heart Journal, Volume 42, Issue 14, 7 April 2021, Pages 1289–1367, https://doi.org/10.1093/eurheartj/ehaa575 |
| ↑8 | Bonaca MP, Bhatt DL, Cohen M, Steg PG, Storey RF, Jensen EC, Magnani G, Bansilal S, Fish MP, Im K, Bengtsson O, Ophuis TO, Budaj A, Theroux P, Ruda M, Hamm C, Goto S, Spinar J, Nicolau JC, Kiss RG, Murphy SA, Wiviott SD, Held P, Braunwald E, Sabatine MS for the PEGASUS-TIMI 54 Steering Committee and Investigators: Long-term use of ticagrelor in patients with prior myocardial infarction. N Engl J Med 2015;372: 1791-800. |
| ↑9 | Magnani G, Ardissino D, Im K, Budaj A, Storey RF, Steg PG, Bhatt DL, Cohen M, Oude Ophius T, Goudev A, Parkhomenko A, Kamensky G, Angiolillo DJ, López-Sendón J, Johanson P, Braunwald E, Sabatine MS, Bonaca MP. Predictors, Type, and Impact of Bleeding on the Net Clinical Benefit of Long-Term Ticagrelor in Stable Patients With Prior Myocardial Infarction. J Am Heart Assoc. 2021 Feb 16;10(4):e017008. doi: 10.1161/JAHA.120.017008. Epub 2021 Feb 9. PMID: 33559485; PMCID: PMC7955333. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

