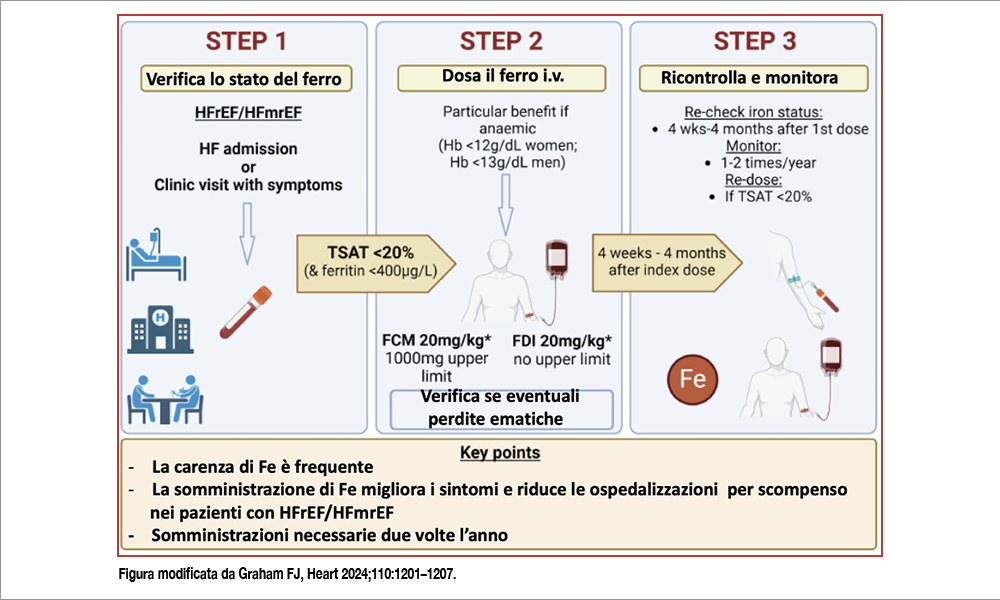
Come abbiamo già discusso sulle pagine di Journal Map, la definizione di carenza di ferro, stabilita dalle Linee Guida internazionali è presente quando la ferritina è <100 μg/L, anche se mal si applica ai pazienti con scompenso cardiaco che hanno uno stato infiammatorio elevato, che determina un incremento di ferritina. Inoltre, una ferritina elevata riduce la biodisponibilità del ferro e, l’aumento di epdicina (stimolata dall’infiammazione), ne altera l’assorbimento. Poichè la maggior parte del ferro nel sangue è legato alla trasferrina, la sua saturazione è un utile marker per la diagnosi di deficit di ferro; inoltre, i pazienti scompensati che maggiormente beneficiano dalla somministrazione di ferro sono quelli con una TSAT <20% e /o con una sideremia ≤13 μmol/L. Alcuni trial hanno permesso di documentare il beneficio clinico offerto dalla supplementazione di ferro nei pazienti con scompenso cardiaco. Tra questi, IRONMAN[1]Kalra PR, Cleland JGF, Petrie MC, et al. Intravenous ferric derisomaltose in patients with heart failure and iron deficiency in the UK (IRONMAN): an investigator-initiated, prospective, randomised, … Continua a leggere che ha randomizzato 3.065 pazienti con scompenso e FE ≤40% a carbossi-maltosio ferrico (FCM) o placebo. A 12 mesi l’endpoint primario gerarchico (mortalità per ogni causa, ospedalizzazione per scompenso e cambiamento nel 6 minutes walking time a 6 mesi) non è risultato differente tra i due gruppi per il livello di signficatività (P<.01) prefissato. Tuttavia questo studio aveva arruolato un numero limitato di pazienti con TSAT <20% (40% mentre IRONMAN ne aveva arruolati oltre il 75%). Una metanalisi[2]Ponikowski P, Mentz RJ, Hernandez AF, et al. Efficacy of ferric carboxymaltose in heart failure with iron deficiency: an individual patient data meta-analysis. Eur Heart J 2023;44:5077–91 di tre studi (HEART-FID, CONFIRM- HFe AFFIRM-AHF) ha mostrato una riduzione del composito di morte cardiovascolare e di riospedalizzazioni per scompenso nei pazienti trattati con la supplementazione di ferro quando TSATera <20% (RR 0.80; 0.67–0.95) mentre non veniva osservato alcun beneficio se TSAT era ≥20% (RR 1.00; 0.81–1.23). Le recenti Linee Guida della Società Europea di Cardiologia pongono una raccomandazione di classe IA alla supplementazione intravenosa di ferro nei pazienti con HFrEF e HFmrEF in presenza di carenza di ferro per ridurre i sintomi e migliorare la qualità di vita (evidenza A), e una raccomandazione di classe IIa (evidenza A) per ridurre il rischio di riospedalizzazione per scompenso.
Bibliografia[+]
| ↑1 | Kalra PR, Cleland JGF, Petrie MC, et al. Intravenous ferric derisomaltose in patients with heart failure and iron deficiency in the UK (IRONMAN): an investigator-initiated, prospective, randomised, open-label,blinded-endpoint trial. The Lancet 2022;400:2199–209) ), eseguito in Gran Bretagna, ha randomizzato 1.137 pazienti con anamnesi di ospedalizzazione entro 6 mesi, FE ≤45% (con TSAT <20% o ferritina <100 μg/L) a somministrazione in aperto di deriso-maltosio ferrico (FDI) versus standard of care. L’età media era 71 anni e il 45% erano donne. Il ferro veniva risomministrato a 4 settimane e quindi ogni 4 mesi se la TSAT rimaneva <25%. A una mediana di follow-up di 2.7 anni, l’endpoint primario composito (scompenso ricorrente e morte cardiovascolare) era numericamente minore nei pazienti trattati con supplementazione di ferro (RR 0.82; 95% CI 0.66 to 1.02; p=0.07), ma non raggiungeva la significatività statistica. Tuttavia, questo studio è stato effettuato in era Covid e il suo disegno sconvolto dal sopraggiungere della pandemia (molti pazienti non hanno potuto essere visitati durante il trial nè hanno potuto avere le previste ri-supplementazioni di ferro). Il più ampio e recente studio è l’HEART- FID((Mentz RJ, Garg J, Rockhold FW, et al. Ferric carboxymaltose in heart failure with iron deficiency. N Engl J Med 2023;389:975–86. |
|---|---|
| ↑2 | Ponikowski P, Mentz RJ, Hernandez AF, et al. Efficacy of ferric carboxymaltose in heart failure with iron deficiency: an individual patient data meta-analysis. Eur Heart J 2023;44:5077–91 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

