Stefano De Servi, Università degli Studi di Pavia
Inquadramento
La Fractional Flow Reserve (FFR) è considerata il gold standard per la valutazione funzionale delle stenosi epicardiche da sottoporre a PCI; iFR costituisce una alternativa, essendosi dimostrata non-inferiore a FFR negli studi DEFINE-FLAIR e iFR-SWEDEHEART[1]Davies JE, Sen S, Dehbi HM, Al-Lamee R, Petraco R, Nijjer SS, Bhindi R, Lehman SJ, Walters D, Sapontis J, et al. Use of the instantaneous wave-free ratio or fractional flow reserve in PCI. N Engl J … Continua a leggere. Sono stati proposti altri indici non-iperemici (NHPRs “nonhyperemic pressure ratios”), come il rapporto diastolico non iperemico e il rapporto pressorio sull’intero ciclo che hanno un valore diagnostico e prognostico simile a iFR[2]Lee JM, Choi KH, Park J, Hwang D, Rhee TM, Kim J, Park J, Kim HY, Jung HW, Cho YK, et al. Physiological and clinical assessment of resting physiological indexes. Circulation. 2019;139:889–900. doi: … Continua a leggere. L’esito di FFR e NHPRs è discordante nel 20% dei casi. Benchè le variabili cliniche e anatomiche alla base di queste differenze siano conosciute, tuttora è discusso il significato prognostico. Una recente meta-analisi a 5 anni dei risultati degli studi DEFINE FLAIR e iFR-SWEDEHEART ha mostrato un incremento di mortalità nei pazienti rivascolarizzati sulla base dei valori di iFR rispetto a quelli rivascolarizzati in base ai valori di FFR[3]Eftekhari A, Holck EN, Westra J, Olsen NT, Bruun NH, Jensen LO, Engstrøm T, Christiansen EH. Instantaneous wave free ratio versus fractional flow reserve and 5-year mortality: iFR SWEDEHEART and … Continua a leggere. Non è chiaro però se tale risultato possa essere stato influenzato dalla discordanza tra le due metodologie nel valutare il significato funzionale di alcune stenosi.
Lo studio in esame
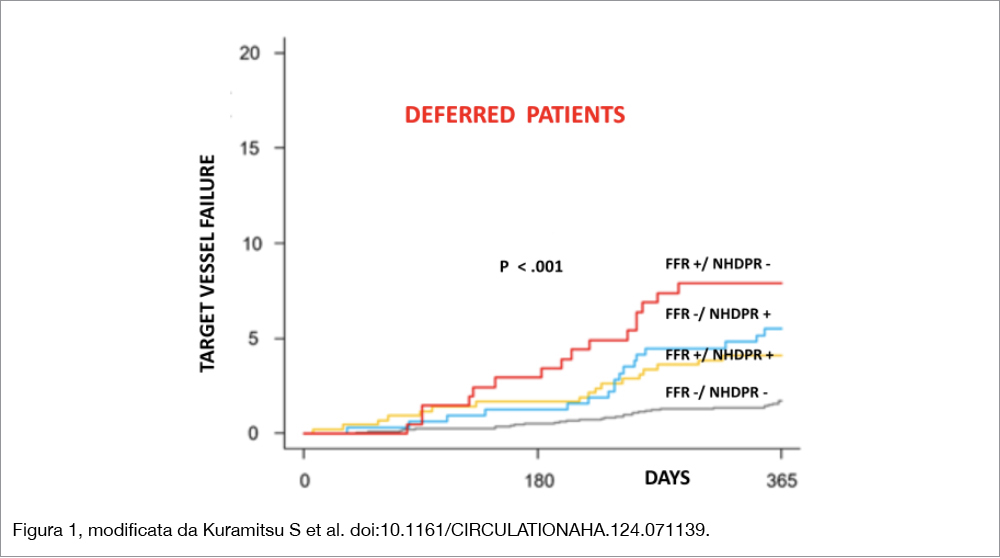
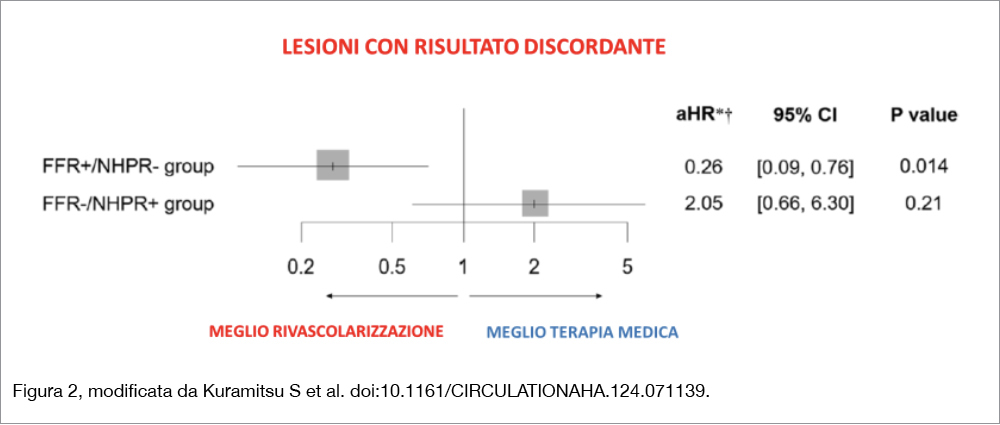
Il registro J-PRIDE registry (Clinical Outcomes of Japanese Patients With Coronary Artery Disease Assessed by Resting Indices and Fractional Flow Reserve: A Prospective Multicenter Registry) ha arruolato prospetticamente 4.304 lesioni in 3.200 pazienti in 20 centri giapponesi. È stata osservata una discordanza tra FFR e NHPRs nel 20% delle lesioni (FFR+/NHPR−, 11.2%; FFR−/ NHPRs+8.8%). Le lesioni sono state classificate come FFR− /NHPR− (n=1182), FFR+/NHPR+ (n=1351) FFR+/NHPR− (n=370) e FFR−/NHPR+ (n=297) utilizzando un cutoff di 0.89 per NHPRs e 0.80 per FFR. La rivascolarizzazione è stata “differita” nel 42.9% e 88.4% dei pazienti FFR+/NHPR− e FFR−/NHPR+, principalmente per coronaropatia diffusa (19.8%), asintomaticità (17.4%) negatività di NHPR (16.4%) nel gruppo FFR+/NHPR−, mentre nel gruppo FFR−/NHPR+ i motivi erano FFR negativa (47.5%), stenosi angiograficamente lieve (19.4%), coronaropatia diffusa (11.3%). Un cutoff di 0.89 di NHPR è risultato essere predittivo di una FFR di 0.80. (qualunque fosse la metodologia utilizzata per NHPR). L’endpoint primario dello studio (“target vessel failure”: incidenza cumulativa a 1 anno di morte cardiaca, infarto miocardico target vessel, rivascolarizzazione su base clinica del target vessel) nella popolazione “differita” è stato osservato più frequentemente nei gruppi FFR+/NHPR−, FFR−/NHPR+, e FFR+/NHPR+ rispetto al gruppo FFR−/NHPR−. I rispettivi adjusted hazard ratio [aHR] sono stati 4.89 [95% CI, 2.68–8.91]; per FFR+/NHPR−; aHR, 2.64 [95% CI, 1.49–4.69] per FFR−/NHPR+; aHR, 2.09 [95% CI, 1.13–3.86] per FFR+/NHPR+, derivati soprattutto da una maggiore necessità di rivascolarizzazione su base clinica (Figura 1). Nei pazienti rivascolarizzati, invece, non si è osservata alcuna differenza tra i gruppi, anche se l’incidenza di target vessel failure è stata numericamente più alta nel gruppo FFR−/NHPR+ che nel gruppo FFR+/NHPR+ (9.6% versus 3.4%; aHR, 2.27 [95% CI, 0.70–7.34]). Come mostra la Figura 2, i pazienti nel gruppo FFR+/NHPR− hanno avuto beneficio dalla rivascolarizzazione rispetto al trattamento medico (aHR, 0.26 [95% CI, 0.08–0.86]), mentre il gruppo FFR−/NHPR+ non lo ha avuto (aHR, 2.39 [95% CI, 0.62–9.21]). Benchè la mortalità sia stata più elevata nel gruppo FFR−/NHPR+ (5.4%) rispetto al gruppo FFR+/NHPR+ (2.9%), dopo aggiustamento per le variabili diversamente distribuite, la differenza non è risultata significativa. All’analisi multivariata, tre variabili sono state associate alla mortalità: anemia, necessità di emodialisi e risposta all’indagine fisiopatologica a tipo FFR−/NHPR+.
Take home message
Una discordanza di risultati tra FFR e NHPR è presente in circa il 20% delle lesioni testate. Le lesioni discordanti “differite” hanno un outcome peggiore di quelle concordanti. Solo le lesioni FFR+/NHPR− traggono beneficio dalla rivascolarizzazione rispetto alla terapia medica, ma non quelle FFR−/NHPR+, suggerendo che una strategia FFR-guidata sia superiore a una NHPR-guidata nel trattamento delle lesioni con risultato discordante.
Interpretazione dei dati
l dato di maggior rilievo anche pratico di questo studio ha riguardato la migliore prognosi dei pazienti con lesioni discordanti (così definite quando risultava positiva la sola FFR essendo negativa l’indagine NHPR, oppure viceversa, con positività di NHPR ma con FFR negativa) una volta che siano stati rivascolarizzati sulla base della sola positività di FFR; al contrario quando la discordanza dell’indagine fisiopatologica delle stenosi consisteva in NHPR positiva, mentre FFR era negativa, la rivascolarizzazione non offriva alcun beneficio sulla terapia medica. Lo studio attuale è in accordo con i risultati a 5 anni del DEFINE-FLAIR che ha mostrato un outcome peggiore per i pazienti rivascolarizzati sulla base di una iFR positiva rispetto a una FFR positiva[4]Davies JE, Sen S, Dehbi HM, Al-Lamee R, Petraco R, Nijjer SS, Bhindi R, Lehman SJ, Walters D, Sapontis J, et al. Use of the instantaneous wave-free ratio or fractional flow reserve in PCI. N Engl J … Continua a leggere nonostante prognosi simili nella popolazione in cui la PCI fosse stata “differita”. Infatti, il registro giapponese J-PRIDE ha potuto osservare un beneficio della rivascolarizzazione solo nel gruppo FFR+/NHPR-, mentre l’outcome non è stato migliorato dalla rivascolarizzazione nei pazienti FFR- /NHPR +; infatti, in questi ultimi, prevalevano le lesioni diffuse, scarsamente beneficiate dalla PCI, mentre nei primi erano più frequenti le lesioni focali, più sensibili al trattamento interventistico[5]Collet C, Collison D, Mizukami T, et al. Differential improvement in angina and health-related quality of life after PCI in focal and diffuse coronary artery disease. JACC Cardiovasc Interv. … Continua a leggere. Quanto al maggior rischio di mortalità connesso all’utilizzo di iFR rispetto a FFR osservato nella meta-analisi a 5 anni degli studi DEFINE-FLAIR e iFR-SWEEDEHEART[6]Eftekhari A, Holck EN, Westra J, Olsen NT, Bruun NH, Jensen LO, Engstrøm T, Christiansen EH. Instantaneous wave free ratio versus fractional flow reserve and 5-year mortality: iFR SWEDEHEART and … Continua a leggere, lo studio giapponese non permette di formulare alcuna ipotesi, pur essendo stato rilevato un incremento di mortalità nei pazienti FFR−/NHPR+ rispetto ai pazienti FFR−/NHPR−. Va comunque rilevato, come già osservato nel n. 68 di Journal Map commentando quella meta-analisi, che la più alta mortalità osservata nel gruppo iFR era di origine non-cardiovascolare[7]Collet C, Collison D, Mizukami T, et al. Differential improvement in angina and health-related quality of life after PCI in focal and diffuse coronary artery disease. JACC Cardiovasc Interv. … Continua a leggere. In conclusione, dai risultati dell’analisi del gruppo J-PRIDE emerge la maggiore affidabilità di FFR rispetto a NHPR nel valutare il significato fisiopatologico delle lesioni stenotiche. Una strategia di laboratorio di Emodinamica, basata solo su un’analisi delle sole differenze pressorie intracoronariche senza utilizzo di adenosina, potrebbe far porre indicazione alla rivascolarizzazione in pazienti che non ne trarrebbero alcun vantaggio.
Bibliografia[+]
| ↑1 | Davies JE, Sen S, Dehbi HM, Al-Lamee R, Petraco R, Nijjer SS, Bhindi R, Lehman SJ, Walters D, Sapontis J, et al. Use of the instantaneous wave-free ratio or fractional flow reserve in PCI. N Engl J Med. 2017;376:1824–1834. doi: 10.1056/NEJMoa1700445;Götberg M, Christiansen EH, Gudmundsdottir IJ, Sandhall L, Danielewicz M, Jakobsen L, Olsson SE, Öhagen P, Olsson H, Omerovic E, et al. iFR-SWEDEHEART Investigators. Instantaneous wave-free ratio versus frac¬tional flow reserve to guide PCI. N Engl J Med. 2017;376:1813–1823. doi: 10.1056/NEJMoa1616540 |
|---|---|
| ↑2 | Lee JM, Choi KH, Park J, Hwang D, Rhee TM, Kim J, Park J, Kim HY, Jung HW, Cho YK, et al. Physiological and clinical assessment of resting physiological indexes. Circulation. 2019;139:889–900. doi: 10.1161/CIRCULATIONAHA.118.037021. |
| ↑3, ↑6 | Eftekhari A, Holck EN, Westra J, Olsen NT, Bruun NH, Jensen LO, Engstrøm T, Christiansen EH. Instantaneous wave free ratio versus fractional flow reserve and 5-year mortality: iFR SWEDEHEART and DEFINE FLAIR. Eur Heart J. 2023;44:4376–4384. doi:10.1093/eurheartj/ehad582. |
| ↑4 | Davies JE, Sen S, Dehbi HM, Al-Lamee R, Petraco R, Nijjer SS, Bhindi R, Lehman SJ, Walters D, Sapontis J, et al. Use of the instantaneous wave-free ratio or fractional flow reserve in PCI. N Engl J Med. 2017;376:1824–1834. doi: 10.1056/NEJMoa1700445. |
| ↑5 | Collet C, Collison D, Mizukami T, et al. Differential improvement in angina and health-related quality of life after PCI in focal and diffuse coronary artery disease. JACC Cardiovasc Interv. 2022;15:2506–2518. doi:10.1016/j.jcin.2022.09.048. |
| ↑7 | Collet C, Collison D, Mizukami T, et al. Differential improvement in angina and health-related quality of life after PCI in focal and diffuse coronary artery disease. JACC Cardiovasc Interv. 2022;15:2506–2518. doi:10.1016/j.jcin.2022.09.048 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

