Inquadramento
La continuazione della terapia anticoagulante orale (OAC), dopo una procedura di ablazione per fibrillazione atriale (AF), è raccomandata dalle linee guida. Tuttavia, vi sono pazienti per i quali la continuazione di OAC può essere fonte di potenziali complicanze emorragiche senza offrire un sicuro vantaggio in termini di profilassi tromboembolica. Vi sono quindi sottogruppi per i quali è possibile ipotizzare una sospensione di OAC. L’analisi di grandi registri di pazienti sottoposti ad ablazione può essere utile per individuare tali sottogruppi.
Lo studio in esame
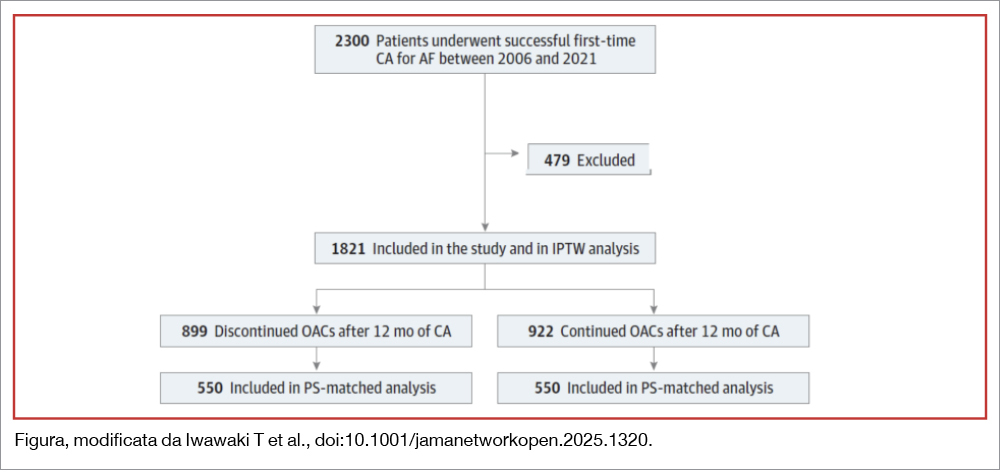
Lo studio è un’analisi di un registro monocentrico giapponese (ospedale dell’Università di Nagoya) di 2.300 pazienti sottoposti ad ablazione per AF tra il gennaio 2006 e il dicembre 2021. La terapia OAC era somministrata di routine per i primi 3 mesi post-ablazione e successivamente continuata o sospesa in base a decisione clinica senza osservare un protocollo preciso. La presente analisi è stata condotta seguendo i pazienti a partire da 1 anno dopo la procedura di ablazione. Dei 2.300 pazienti inizialmente considerati, 479 sono stati esclusi o perchè persi al follow-up (n=239) o perchè avevano avuto recidive di AF entro i primi 12 mesi escluso il blanking period (n=213) o per complicanze tromboemboliche o emorragiche occorse nei primi 12 mesi di follow-up (n=27). I restanti 1.821 pazienti sono stati seguiti a partire dal dodicesimo mese post-ablazione: 899 avevano sospeso l’OAC, mentre 922 l’avevano continuato (Figura). Esistevano ampie differenze tra i due gruppi per età (maggiore nel gruppo “OAC”: 66.6 vs 60.5 anni), CHA2DS2-VASc score (più alto nel gruppo “OAC”: 2.6 vs 1.4) AF parossistica (meno frequente nel gruppo “OAC”: 60% vs 72%) HAS-BLED (più elevato nel gruppo “OAC”: 1 vs 0.65). Per questo motivo l’analisi è stata effettuata utilizzando l’Inverse Probability of Treatment Weighting (IPTW) e il “propensity matching”, entrambi basati sul propensity score. All’analisi IPTW, a un follow-up medio di 4.8 anni, gli eventi tromboembolici sono risultati più alti nel gruppo “no-OAC” (incidenza 0.86 [95%CI, 0.45-1.35] vs 0.37 [95%CI, 0.22-0.54] per 100 persone/anno; log-rank P=.04), mentre il bleeding maggiore (valutato con i criteri ISTH) è risultato maggiore nel gruppo “OAC” (incidenza 0.65 [95%CI, 0.43-0.90] vs 0.10 [95%CI,0.02-0.19] per 100 persone/anno; log-rank P<.001). Il rischio tromboembolico era particolarmente più elevato senza OAC se l’AF era asintomatica, la EF <60% e il diametro atriale ≥45 mm. Non è stata osservata alcuna differenza per la mortalità per ogni causa. L’analisi “matchata” effettuata in 1.100 pazienti (550 per ciascun gruppo) ha mostrato una differenza solo numerica tra i due gruppi per gli eventi tromboembolici (a vantaggio di “OAC”), mentre è stata confermata la significatività della maggior incidenza di bleeding, risultata significativamente più elevata nei pazienti “OAC”.
Take home message
In questa coorte retrospettiva, la sospensione della terapia anticoagulante dopo una ablazione efficace di fibrillazione atriale si è associata a un maggior numero di eventi tromboembolici e a una riduzione di eventi emorragici. Vi sono sottogruppi di pazienti che maggiormente traggono beneficio da una continuazione della terapia anticoagulante in termini di protezione da eventi tromboembolici.
Interpretazione dei dati
Benchè lo studio presenti evidenti limitazioni per la sua natura osservazionale fornisce, interessanti elementi di discussione e di valutazione riguardo una problematica che non infrequentemente si presenta al clinico, spesso sollecitato dagli stessi pazienti: se sospendere e quando sospendere la terapia anticoagulante dopo una procedura di ablazione apparentemente efficace. Non esistono studi randomizzati in proposito, perciò la decisione dipende dalla valutazione del clinico o dell’elettrofisiologo che spesso tende a sovrastimare gli effetti della procedura eseguita. La prassi della sospensione è abbastanza frequente, visto che in questo studio è stata adottata in circa la metà dei pazienti. È da osservare, tuttavia, che i pazienti che componevano la casistica avevano un’età media di 63 anni e un CHA2DS2-VASc score medio di 2, quindi con un rischio tromboembolico piuttosto basso. In particolare, i pazienti nei quali è stata effettuata la sospensione dell’anticoagulante erano più giovani dei pazienti in cui era stata continuata e il CHA2DS2-VASc score medio (1.4) non deponeva a favore di una anticoagulazione protratta. Tuttavia, è interessante notare che, le variabili per le quali era presente una interazione significativa tra sospensione o meno della terapia anticoagulante rispetto al verificarsi di eventi tromboembolici nel follow-up, non sono inclusi nel computo del CHA2DS2-VASc score. Esse erano una FE <60%, un diametro atriale sinistro ≥45 mm e l’asintomaticità dei parossismi di fibrillazione atriale. È stata già segnalata in letteratura l’importanza di un monitoraggio elettrocardiografico continuo mediante dispositivi impiantabili per valutare la sicurezza della sospensione della terapia anticoagulante[1]Pothineni NVK, Amankwah N, Santangeli P, et al. Continuous rhythm monitoring-guided anticoagulation after atrial fibrillation ablation. J Cardiovasc Electrophysiol. 2021;32(2):345-353. … Continua a leggere. A tal proposito, lo studio dimostra che, in attesa di studi randomizzati, la decisione clinica nei pazienti sottoposti con apparente successo ad ablazione deve essere ponderata non solo tenendo conto del CHA2DS2-VASc score, ma anche dei dati del monitoraggio continuo e di parametri anatomici e funzionali.
Editoriale: È possibile sospendere l’anticoagulazione dopo una procedura efficace di ablazione di fibrillazione atriale?
A cura di: Ginevra Annoni, Marco Foti, Roberto Rordorf – Unità di Aritmologia, Cardiologia, IRCCS Policlinico S. Matteo, Pavia.
L’articolo “Discontinuation of oral anticoagulation after successful atrial fibrillation ablation”, pubblicato su JAMA a Marzo 2025[2]Iwawaki T, Yanagisawa S, Inden Y, Hiramatsu K, Yamauchi R, Miyamae K, Miyazawa H, Goto T, Kondo S, Tachi M, Shimojo M, Tsuji Y, Murohara T. Discontinuation of Oral Anticoagulation After Successful … Continua a leggere è uno studio di coorte retrospettivo che ha l’obiettivo di valutare l’efficacia e la sicurezza della sospensione della terapia anticoagulante dopo 12 mesi da ablazione efficace di fibrillazione atriale. Sono stati inclusi 1.821 pazienti sottoposti ad ablazione transcatetere fra il 2006 e il 2021 e senza recidive aritmiche, eventi tromboembolici o sanguinamenti maggiori nei 12 mesi successivi alla procedura. L’endpoint primario era un composito di eventi tromboembolici (ictus ischemico, embolia sistemica e TIA confermati da imaging e valutazione clinica), sanguinamenti maggiori, morte per tutte le cause e recidiva di fibrillazione atriale (intesa come almeno 30 secondi di fibrillazione atriale o tachicardia atriale); il follow-up medio di circa 4.8 anni. Sono state eseguite, poi, analisi per sottogruppi per valutare in base a quali parametri i pazienti potessero trarre beneficio dalla sospensione o dalla continuazione della terapia anticoagulante per ciascun evento. I due gruppi di pazienti selezionati presentavano differenze significative: i pazienti che hanno interrotto l’anticoagulante erano più giovani e per la maggior parte uomini, con una maggior prevalenza di fibrillazione atriale parossistica sintomatica e un CHADS2 score e HAS-BLED più basso rispetto al gruppo che ha continuato la terapia, dove invece comparivano pazienti con utilizzo più frequente di warfarin, antiaggreganti e farmaci per lo scompenso cardiaco. Gli eventi tromboembolici si sono verificati più frequentemente nel gruppo che ha sospeso l’anticoagulante (0.86 vs 0.37 per 100 persone/anno con P=0.04), l’incidenza dei sanguinamenti, invece, è stata significativamente maggiore nei pazienti che hanno proseguito la terapia (0.65 vs 0.10 per 100 persone/anno con P= 0.001); non ci sono state invece differenze statisticamente significative fra i due gruppi sia per quanto riguarda la mortalità per tutte le cause sia l’incidenza di recidiva di fibrillazione atriale (nonostante sia risultata numericamente inferiore nel gruppo che ha interrotto l’anticoagulante). L’analisi per sottogruppi ha mostrato come l’incidenza di eventi tromboembolici nei pazienti che avevano interrotto la terapia anticoagulante è stata significativamente maggiore in quelli asintomatici, con FE inferiore al 60% e diametro atriale >45 mm; nel medesimo gruppo, i pazienti che beneficiavano maggiormente dall’interruzione della terapia anticoagulante erano quelli con HAS-BLED >2. Non sono state invece riscontrate differenze nell’analisi in termini di mortalità per tutte le cause. Queste differenze sono state riscontrate al follow-up a 4.8 anni, ma non nell’analisi per sottogruppi a 6 mesi.
Evidenze attuali | La sospensione dell’anticoagulante dopo ablazione transcatetere efficace di fibrillazione atriale rappresenta ancora oggi un argomento di dibattito controverso. Le Linee Guida ESC 2024[3]Van Gelder IC, Rienstra M, Bunting KV, et al. ESC Scientific Document Group, 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for … Continua a leggere danno indicazione in classe I al proseguimento della terapia anticoagulante dopo il blanking period post ablazione in base ai soli valori di CHA₂DS₂-VASC e non sulla base del successo della procedura di ablazione. Tale indicazione deriva dal fatto che, nonostante studi osservazionali e dati derivanti da registri internazionali abbiano dimostrato una riduzione del rischio di ictus ischemico nei pazienti sottoposti ad ablazione transcatetere, grandi studi randomizzati, come il CABANA[4]Packer DL, Mark DB, Robb RA, et al. Effect of Catheter Ablation vs Antiarrhythmic Drug Therapy on Mortality, Stroke, Bleeding, and Cardiac Arrest Among Patients With Atrial Fibrillation: The CABANA … Continua a leggere, non sono riusciti a supportare tale risultato; inoltre, nessuno degli studi randomizzati disponibili ad oggi è stato disegnato per valutare il proseguimento o la sospensione della terapia anticoagulante postprocedura.
Ad oggi infatti, i dati sull’interruzione della terapia anticoagulante orale derivano esclusivamente da studi osservazionali. Uno dei principali è quello di Karasoy et al.[5]Karasoy D, Gislason GH, Hansen J, et al. Oral anticoagulation therapy after radiofrequency ablation of atrial fibrillation and the risk of thromboembolism and serious bleeding: long-term follow-up in … Continua a leggere, che ha dimostrato al follow-up mediano di 3.4 anni un aumento del rischio di sanguinamento a fronte di un sovrapponibile rischio di ictus ischemico dopo prosecuzione della terapia anticoagulante a 3 mesi dall’ablazione in un gruppo di 4.050 pazienti. Risultati simili sono stati ottenuti da Yang et al.[6]Yang WY, Du X, Jiang C, et al. The safety of discontinuation of oral anticoagulation therapy after apparently successful atrial fibrillation ablation: a report from the Chinese Atrial Fibrillation … Continua a leggere che hanno utilizzato dati postablazione del Registro Cinese sulla fibrillazione atriale, dimostrando un rischio tromboembolico comparabile tra il gruppo che ha sospeso gli anticoagulanti dopo 3 mesi e quello che li ha continuati.
Infine, nello studio osservazionale retrospettivo di Noseworthy et al.[7]Noseworthy PA, Yao X, Deshmukh AJ et al. Patterns of anticoagulation use and cardioembolic risk after catheter ablation for atrial fibrillation. J Am Heart Assoc 2015;4:e002597, è stato evidenziato come l’interruzione della terapia anticoagulante dopo 3 mesi dall’ablazione esponga a un rischio trombotico aumentato solo nei pazienti ad alto rischio tromboembolico (CHA₂DS₂-VASC≥2). Risultati simili sono stati ottenuti nello studio di Themistoclakis et. Al[8]Themistoclakis S, Corrado A, Marchlinski FE, et al. The risk of thromboembolism and need for oral anticoagulation after successful atrial fibrillation ablation. J Am Coll Cardiol. 2010;55:735-43. … Continua a leggere in cui non si è osservato un aumento del rischio di ictus ischemico dopo sospensione della terapia anticoagulante, sia nei pazienti con CHA₂DS₂VAsc ≥2 pari a 0 e 1 ma anche a quelli a rischio moderato-alto (CHA₂DS₂ VAsc ≥2). Tali risultati, tuttavia, devono essere interpretati tenendo conto dei limiti degli studi osservazionali come un breve periodo di follow-up, l’impossibilità di valutare precisamente i fattori di confondimento che possono alterare i risultati e la definizione di “successo di ablazione”. In merito all’ultimo punto, infatti, è noto che l’incidenza di fibrillazione atriale asintomatica aumenti dopo l’ablazione e questo rende più difficile valutare l’effettivo burden aritmico post-procedura in assenza di dispositivi di monitoraggio continuo, come i loop recorder. Inoltre, come mostrato in alcuni studi osservazionali[9]Daoud EG, Glotzer TV, Wyse DG, et al. Temporal relationship of atrial tachyarrhythmias, cerebrovascular events, and systemic emboli based on stored device data: a subgroup analysis of TRENDS. Heart … Continua a leggere, non sempre esiste una correlazione temporale tra la recidiva aritmica e l’ictus, suggerendo che nei pazienti con tachiaritmie atriali possano coesistere altri meccanismi alla base del tromboembolismo e che la fibrillazione atriale possa considerarsi un marker di rischio ischemico aumentato e non necessariamente un fattore direttamente causativo.
In considerazione di quanto detto, dell’estrema eterogeneità della popolazione sottoposta ad ablazione trans-catetere e del fatto che la terapia anticoagulante aumenta i sanguinamenti maggiori e la mortalità, specialmente nei pazienti con HAS-BLED aumentato, trovare marker alternativi di aumentato rischio tromboembolico da prendere in considerazione oltre al CHA₂DS₂-VASC score potrebbe essere utile nell’individuare quali siano davvero i pazienti che beneficerebbero della terapia anticoagulante nel lungo termine.
In tale contesto è di sicuro interesse l’articolo pubblicato su JAMA che suggerisce come la presenza riduzione della frazione di eiezione, la dilatazione atriale sinistra o la presenza di sintomi possano aiutare ad individuare una categoria di pazienti a più alto rischio. La valutazione di questi fattori, eventualmente associata a metodiche di imaging avanzato per la diagnosi di miopatia atriale, potrebbe consentire un approccio più personalizzato sul singolo paziente. Inoltre, nei pazienti ad alto rischio ischemico in cui l’utilizzo della terapia anticoagulante spesso deve essere bilanciato con un concomitante aumentato rischio di sanguinamento, l’utilizzo di dispositivi di chiusura percutanea dell’auricola sinistra possono rappresentare una valida opzione che risolva tale problematica. Recentemente è stato pubblicato lo studio randomizzato OPTION[10]Oussama M. Wazni, M.D., Walid I, et al. Left Atrial Appendage Closure after Ablation for Atrial Fibrillation. The OPTION Trial Investigators.N Engl J Med 2025;392:1277-1287., che ha coinvolto 1.600 pazienti con FA e CHA₂DS₂-VASc ≥2 per gli uomini e ≥3 per le donne ha infatti recentemente dimostrato che la chiusura dell’auricola sinistra si associa a un minor rischio di sanguinamento con un medesimo rischio tromboembolico rispetto alla terapia anticoagulante. In conclusione, lo studio di Iwawaki et al.[11]Iwawaki T, Yanagisawa S, Inden Y, Hiramatsu K, Yamauchi R, Miyamae K, Miyazawa H, Goto T, Kondo S, Tachi M, Shimojo M, Tsuji Y, Murohara T. Discontinuation of Oral Anticoagulation After Successful … Continua a leggere ha il doppio merito di affrontare un tema di sicura rilevanza clinica e di fornire alcune informazioni pratiche che possano orientare la scelta sulla sospensione della terapia anticoagulante orale dopo un’ablazione efficace di fibrillazione atriale. In attesa dei risultati di studi clinici randomizzati sul tema, come i trial OCEAN e ODIn-AF, le informazioni fornite possono avere un’immediata ricaduta nella pratica clinica quotidiana[12]Verma A, Ha ACT, Kirchhof P, Hindricks G, et al. The Optimal Anti-Coagulation for Enhanced-Risk Patients Post-Catheter Ablation for Atrial Fibrillation (OCEAN) trial. Am Heart J 2018;197:124–32.; … Continua a leggere.
Bibliografia[+]
| ↑1 | Pothineni NVK, Amankwah N, Santangeli P, et al. Continuous rhythm monitoring-guided anticoagulation after atrial fibrillation ablation. J Cardiovasc Electrophysiol. 2021;32(2):345-353. doi:10.1111/jce.14864. |
|---|---|
| ↑2, ↑11 | Iwawaki T, Yanagisawa S, Inden Y, Hiramatsu K, Yamauchi R, Miyamae K, Miyazawa H, Goto T, Kondo S, Tachi M, Shimojo M, Tsuji Y, Murohara T. Discontinuation of Oral Anticoagulation After Successful Atrial Fibrillation Ablation. JAMA Netw Open 2025 Mar 3;8(3):e251320 |
| ↑3 | Van Gelder IC, Rienstra M, Bunting KV, et al. ESC Scientific Document Group, 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): Developed by the task force for the management of atrial fibrillation of the European Society of Cardiology (ESC), with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC., Eur Heart J; 2024;45: 3314–3414, https://doi. org/10.1093/eurheartj/ehae176. |
| ↑4 | Packer DL, Mark DB, Robb RA, et al. Effect of Catheter Ablation vs Antiarrhythmic Drug Therapy on Mortality, Stroke, Bleeding, and Cardiac Arrest Among Patients With Atrial Fibrillation: The CABANA Randomized Clinical Trial. JAMA. 2019;321:1261–1274. doi:10.1001/jama.2019.0693. |
| ↑5 | Karasoy D, Gislason GH, Hansen J, et al. Oral anticoagulation therapy after radiofrequency ablation of atrial fibrillation and the risk of thromboembolism and serious bleeding: long-term follow-up in nationwide cohort of Denmark. Eur Heart J. 2015;36:307-14a. doi:10.1093/eurheartj/ehu421. Epub 2014 Nov 3. PMID: 25368205 |
| ↑6 | Yang WY, Du X, Jiang C, et al. The safety of discontinuation of oral anticoagulation therapy after apparently successful atrial fibrillation ablation: a report from the Chinese Atrial Fibrillation Registry study. Europace 2020;22:90–9. |
| ↑7 | Noseworthy PA, Yao X, Deshmukh AJ et al. Patterns of anticoagulation use and cardioembolic risk after catheter ablation for atrial fibrillation. J Am Heart Assoc 2015;4:e002597 |
| ↑8 | Themistoclakis S, Corrado A, Marchlinski FE, et al. The risk of thromboembolism and need for oral anticoagulation after successful atrial fibrillation ablation. J Am Coll Cardiol. 2010;55:735-43. doi:10.1016/j.jacc.2009.11.039. PMID: 20170810. |
| ↑9 | Daoud EG, Glotzer TV, Wyse DG, et al. Temporal relationship of atrial tachyarrhythmias, cerebrovascular events, and systemic emboli based on stored device data: a subgroup analysis of TRENDS. Heart Rhythm 2011;8:1416–23.; Mahajan R, Perera T, Elliott AD, et al. Subclinical device-detected atrial fibrillation and stroke risk: a systematic review and meta-analysis. Eur Heart J 2018;39:1407–15. |
| ↑10 | Oussama M. Wazni, M.D., Walid I, et al. Left Atrial Appendage Closure after Ablation for Atrial Fibrillation. The OPTION Trial Investigators.N Engl J Med 2025;392:1277-1287. |
| ↑12 | Verma A, Ha ACT, Kirchhof P, Hindricks G, et al. The Optimal Anti-Coagulation for Enhanced-Risk Patients Post-Catheter Ablation for Atrial Fibrillation (OCEAN) trial. Am Heart J 2018;197:124–32.; Chew D, Piccini JP. Long-term oral anticoagulant after catheter ablation for atrial fibrillation. Europace. 2021; 23:1157-1165. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

