Inquadramento
Alcuni farmaci antidiabetici attivi per via orale riducono il riassorbimento di glucosio e sodio a livello del tubulo renale prossimale essenzialmente attraverso il blocco dei recettori SGLT2.[1]Tahrani AA, Barnett AH, Bailey CJ. SGLT inhibitors in management of diabetes. Lancet Diabetes Endocrinol 2013; 1:140-51. Questi farmaci, appartenenti alla classe delle gliflozine:
- aumentano la glicosuria fino a 60-100 g/die, con conseguente riduzione della glicemia e bilancio calorico negativo (calo ponderale medio di 2-3 kg);
- aumentano la sodiuria, anche per diuresi osmotica con conseguente contrazione del volume extracellulare del 5-10% e riduzione del precarico;
- riducono la pressione arteriosa di 4-5/1-2 mmHg, con conseguente riduzione del post-carico;
- riducono trigliceridemia e uricemia;
- inibiscono la pompa Na/H livello dei miociti e delle cellule endoteliali, con conseguente riduzione del Na e del Ca intracellulare, aumento del Ca intramitocondriale ed effetto finale antiaritmico[2]Tahrani AA, Barnett AH, Bailey CJ. SGLT inhibitors in management of diabetes. Lancet Diabetes Endocrinol 2013; 1:140-51..
Alcuni importanti studi controllati e randomizzati contro placebo condotti con empagliflozin, canagliflozin, dapagliflozin ed ertugliflozin, analizzati in una recente meta-analisi[3]McGuire DK, Shih WJ, Cosentino F, Charbonnel B, Cherney DZI, Dagogo-Jack S, Pratley R, Greenberg M, Wang S, Huyck S, Gantz I, Terra SG, Masiukiewicz U, Cannon CP. Association of SGLT2 Inhibitors With … Continua a leggere, hanno dimostrato che tutti questi farmaci riducono il rischio di ospedalizzazione per aggravamento dello scompenso cardiaco di circa il 32% (HR 0,68; Intervallo di Confidenza al 95%: 0,61- 0,76), con completa omogeneità tra gli studi esaminati (I2=0,0%), dato non frequente nelle meta-analisi. Alcune analisi post-hoc hanno inoltre dimostrato che l’efficacia di questi farmaci sembra essere maggiore nei pazienti con scompenso cardiaco a funzione ventricolare sinistra (VS) ridotta (HfrEF) rispetto ai pazienti con scompenso cardiaco a funzione VS conservata (HfpEF) e ai pazienti senza scompenso cardiaco. Si è posto quindi il problema di valutare l’efficacia delle gliflozine anche in pazienti con scompenso cardiaco in assenza (oltre che in presenza) di diabete mellito. Uno studio eseguito con dapagliflozin (DAPA-HF) in pazienti con HFrEF, pubblicato nel 2019 aveva dato incoraggianti indicazioni in questo senso[4]McMurray JJV, Solomon SD, Inzucchi SE, Køber L, Kosiborod MN, Martinez FA, Ponikowski P, Sabatine MS, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med … Continua a leggere.
Lo studio in esame
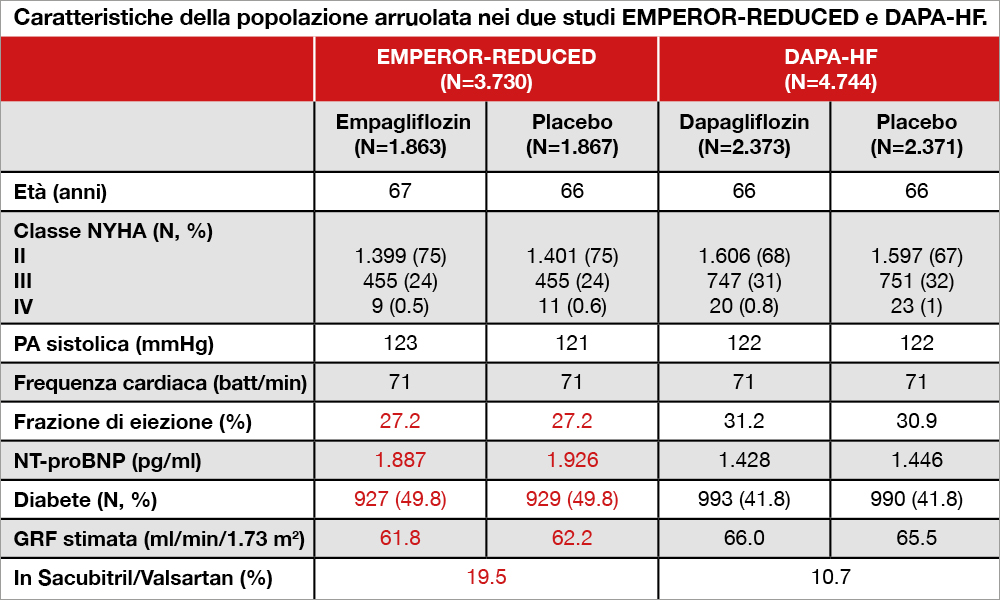
Nello studio, 3.730 pazienti con scompenso cardiaco in classe II, III o IV NYHA, 1.856 dei quali con diabete mellito, sono stati randomizzati a empagliflozin 10 mg/die o al placebo.[5]Zinman B, Wanner C, Lachin JM, et al.: EMPA-REG OUTCOME Investigators. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med. 2015;373:2117–2128. Canagliflozin and … Continua a leggere Tutti i pazienti dovevano avere una frazione di eiezione (FE) ≤40% al momento dell’arruolamento. Venivano esclusi i pazienti con infarto miocardico negli ultimi 90 giorni, i cardiotrapiantati, i pazienti con miocardiopatie su base infiltrativa, quelli con scompenso acuto con terapia modificata nell’ultima settimana, con resincronizzazione e/o ICD nel corso degli ultimi 3 mesi, con fibrillazione atriale e frequenza cardiaca >110 batt/min e con filtrato glomerulare stimato <20 ml/min/1.73 m2. Si è trattato di uno studio di superiorità, che ha testato l’ipotesi di un’incidenza di endpoint primario del 20% (o più) più bassa nel gruppo empagliflozin rispetto al gruppo placebo nel corso del follow-up, con almeno 90 probabilità su 100 di dimostrare tale riduzione qualora effettivamente presente (‘power’). L’endpoint primario era un composito di morte per cause cardiovascolari oppure ospedalizzazione per aggravamento dello scompenso cardiaco. Nel corso di un periodo mediano di osservazione di 16 mesi, l’incidenza di endpoint primario è stata del 19,4% (361 pazienti su 1.863) nel gruppo empagliflozin e del 24,7% (462 pazienti su 1.867) nel gruppo placebo (HR 0,75; IC 95% 0,65-0,86; p<0.001); la superiorità di empaglifozin si è manifestata sia nei pazienti diabetici (HR 0,72; IC 95% 0,60-0,87) che nei pazienti non diabetici (HR 0,78; IC 95% 0,64-0,97). Andando ad analizzare le componenti dell’endpoint primario, l’HR è risultato pari a 0,92 (IC 95% 0,75-1,12) per la morte cardiovascolare, e 0,69 (IC 95% 0,59-0,81) per l’ospedalizzazione per scompenso cardiaco. Tra i vari endpoint secondari predefiniti, il calo progressivo della funzione renale rispetto ai valori basali è risultato inferiore nel gruppo empagliflozin rispetto al gruppo placebo.
Take home message
L’empagliflozin ha ridotto significativamente, del 25%, l’endpoint primario, in misura non dissimile nei pazienti diabetici rispetto ai non diabetici. Tra le componenti dell’endpoint primario, l’ospedalizzazione per scompenso cardiaco è quella che ha beneficiato maggiormente del trattamento.
Commento
I risultati dello studio EMPEROR-REDUCED sembrano essere piuttosto simili a quelli dello studio DAPA-HF, in cui il dapagliflozin aveva ridotto significativamente (HR 0,74; IC 95%: 0,65-0,85) un endpoint composito di morte cardiovascolare o ricovero per aggravamento dello scompenso cardiaco[6]McMurray JJV, Solomon SD, Inzucchi SE, Køber L, Kosiborod MN, Martinez FA, Ponikowski P, Sabatine MS, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med … Continua a leggere. Quindi lo studio EMPEROR-REDUCED supporta fortemente l’impiego dell’empagliflozin, così come lo studio DAPA-HF supporta l’uso del dapagliflozin, in pazienti con scompenso cardiaco a FE ridotta, sia in assenza che in presenza di diabete mellito. Da un punto di vista meccanicistico, le gliflozine sembrano esplicare un effetto protettivo nei pazienti con scompenso cardiaco attraverso vari meccanismi:
- ridotta progressione verso l’insufficienza renale;
- riduzione del precarico (volemia plasmatica) e del post-carico (pressione arteriosa);
- riduzione dell’uricemia, con conseguente riduzione dello stato infiammatorio e dello stress ossidativo;
- riduzione del peso corporeo conseguente alla perdita di glucosio con le urine.
Dal punto di vista della tollerabilità, le gliflozine non sembrano indurre ipoglicemia, poichè il loro effetto glicosurico scompare quando la glicemia scende sotto i 70 mg/dl (capacità residua dei recettori SGLT-1) e, inoltre, questi farmaci non sembrano disturbare i meccanismi controregolatori.
L’opinione di Erberto Carluccio
Cardiologia e Fisiopatologia Cardiovascolare, Università di Perugia
Diversi grandi trial di outcome cardiovascolare (CVOT) hanno dimostrato come gli inibitori SGLT2 (SGLT2i) siano in grado di ridurre, di circa il 30%, il rischio di ospedalizzazione per scompenso cardiaco (SC) in pazienti con diabete di tipo-2 (T2DM) inizialmente non affetti da SC[7]Zinman B, Wanner C, Lachin JM, et al.: EMPA-REG OUTCOME Investigators. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med. 2015;373:2117–2128. Canagliflozin and … Continua a leggere[8] Neal B, Perkovic V, Matthews DR. Canagliflozin and Cardiovascular and Renal Events in Type 2 Diabetes. N Engl J Med. 2017;377:2099.[9] Wiviott SD, Raz I, Bonaca MP, et al. DECLARE–TIMI 58 Investigators. Dapagliflozin and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med. 2019;380:347–357[10]Cannon CP, Pratley R, Dagogo-Jack S, Mancuso J, Huyck S, Masiukiewicz U, Charbonnel B, Frederich R, Gallo S, Cosentino F, Shih WJ, Gantz I, Terra SG, Cherney DZI, McGuire DK, VERTIS CV Investigators. … Continua a leggere. Più recentemente, sono stati pubblicati due trial clinici che hanno confrontato la sicurezza/ efficacia degli inibitori SGLT2, aggiunti alle cure standard, in pazienti con SC e ridotta frazione di eiezione (HFrEF), indipendentemente dallapresenza o assenza di diabete: lo studio DAPAHF[11]McMurray JJV, Solomon SD, Inzucchi SE, Køber L, Kosiborod MN, Martinez FA, Ponikowski P, Sabatine MS, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med … Continua a leggere, prima, e lo studio EMPEROR-REDUCED. Nel complesso i criteri di inclusione erano molto simili in quanto i pazienti arruolati avevano una frazione di eiezione ventricolare sinistra (LVEF) inferiore al 40%, unitamente a valori elevati di NT-proBNP. La combinazione tra le due variabili era, tuttavia, un po’ più complessa nell’EMPEROR-REDUCED dove i valori dell’NT-proBNP richiesti per l’inclusione nello studio sono stati adattati alla storia clinica del paziente (recente ricovero per destabilizzazione emodinamica) o al livello della LVEF con l’obiettivo di individuare una popolazione a più alto rischio e avere un tasso di eventi più elevato. E, in effetti, il tasso di eventi è risultato più alto nell’EMPEROR-REDUCED rispetto al DAPA-HF; la LVEF era più bassa, e vi erano una serie di altre differenze che evidenziavano come il paziente EMPEROR-REDUCED fosse leggermente più grave. L’endpoint primario in entrambi gli studi è stato molto simile (composito di “morte cardiovascolare/re-ospedalizzazione per SC”), con l’eccezione che il DAPA-HF prevedeva anche l’aggiunta di una visita urgente per destabilizzazione emodinamica. Entrambi i trial hanno arruolato pazienti trattati al meglio con la più moderna terapia “guideline-directed” per lo HFrEF, inclusi gli inibitori del recettore dell’angiotensina-neprilisina (ARNI) che, nell’EMPEROR-REDUCED, erano assunti da circa il 20% dei pazienti. Sia il DAPA-HF che l’EMPEROR-REDUCED hanno dimostrato benefici sostanziali nella riduzione dell’evento composito “morte cardiovascolare/re-ospedalizzazione per SC”(-26% nel DAPA-HF, -25% nell’EMPERORREDUCED) nei pazienti trattati con inibitore SGLT2 rispetto al placebo. Questi benefici sono apparsi simili indipendentemente dalla presenza o dall’assenza di diabete di tipo 2.
Inoltre, entrambi i farmaci sono stati associati a una riduzione di ricoveri per scompenso e a un tasso di riduzione più lento della funzione renale. I risultati di entrambi i trial, pertanto con 2 diversi inibitori SGLT2, almeno per quanto riguarda l’endpoint primario, sono apparsi molto coerenti tra loro. Qual è la tipologia di pazienti più appropriata in cui utilizzare gli inibitori SGLT2? In teoria ogni paziente con scompenso da riduzione di FE, indipendentemente dalla presenza di diabete, può essere candidato a un tale tipo di terapia, con il vantaggio che questi farmaci non necessitano di una titolazione come previsto invece per i beta-bloccanti, ACE-inibitori, o lo stesso sacubitril/valsartan. Infatti, sia nell’EMPEROR-REDUCED che nel DAPA-HF ogni paziente assumeva una singola dose quotidiana di 10 mg di empagliflozin o 10 mg di dapagliflozin, rispettivamente. Fatta eccezione per i pazienti con ipotensione sintomatica sia il DAPA-HF che l’EMPEROR-REDUCED sono stati poco esclusivi e non molto selettivi, includendo anche pazienti con grave insufficienza renale. I risultati degli studi DAPA-HF ed EMPEROR-REDUCED aprono anche una serie di interrogativi che le nuove linee guida saranno chiamate ad affrontare. Un punto cruciale è rappresentato dalla modalità di implementazione e/o di sequenziamento di questa nuova classe di farmaci da parte delle future linee guida. Non è ancora ben noto se il farmaco possa essere iniziato da subito o soltanto dopo che la titolazione di farmaci come beta-bloccanti, ACE-inibitori/ARBs, ARNI o antagonisti dei mineralcorticoidi sia completata, e al momento non esistono trial clinici di strategia. Unendo i risultati di entrambi gli studi (DAPA-HF ed EMPEROR-REDUCED), disponiamo ora di un numero consistente di pazienti che assumono ARNI, e i dati attuali sottolineano un’efficacia chiara e significativa degli inibitori SGLT2 “on top” alla terapia con ARNI. Poiché gli inibitori SGLT2 hanno un effetto natriuretico, l’utilizzo di questa classe di farmaci, in combinazione con i diuretici dell’ansa, rappresenta un aspetto importante da non sottovalutare quando si decide di implementare la terapia con tale classe di farmaci. Sarà pertanto necessario modulare il dosaggio del diuretico dell’ansa soprattutto in pazienti particolarmente congesti, in modo da evitare un’eccessiva deplezione di volume, e monitorando strettamente il paziente con controlli ravvicinati. In conclusione, EMPEROR-REDUCED e DAPA-HF hanno mostrato che empagliflozin e dapagliflozin riducono la mortalità per tutte le cause e cause cardiovascolari, e rallentano la progressione dello scompenso cardiaco e della malattia renale, indipendentemente dall’età e dal sesso e, soprattutto, dalla presenza o assenza di diabete o dal trattamento con un inibitore della neprilisina. Una nuova era è appena cominciata e ci apprestiamo a vivere la quarta rivoluzione nella terapia farmacologica dello scompenso a ridotta FE.
Bibliografia[+]
| ↑1, ↑2 | Tahrani AA, Barnett AH, Bailey CJ. SGLT inhibitors in management of diabetes. Lancet Diabetes Endocrinol 2013; 1:140-51. |
|---|---|
| ↑3 | McGuire DK, Shih WJ, Cosentino F, Charbonnel B, Cherney DZI, Dagogo-Jack S, Pratley R, Greenberg M, Wang S, Huyck S, Gantz I, Terra SG, Masiukiewicz U, Cannon CP. Association of SGLT2 Inhibitors With Cardiovascular and Kidney Outcomes in Patients With Type 2 Diabetes: A Meta-analysis. JAMA Cardiol. 2020 Oct 7; e204511. doi: 10.1001/ jamacardio.2020.4511. |
| ↑4, ↑6, ↑11 | McMurray JJV, Solomon SD, Inzucchi SE, Køber L, Kosiborod MN, Martinez FA, Ponikowski P, Sabatine MS, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med 2019;381:1995-2008. |
| ↑5, ↑7 | Zinman B, Wanner C, Lachin JM, et al.: EMPA-REG OUTCOME Investigators. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med. 2015;373:2117–2128. Canagliflozin and Cardiovascular and Renal Events in Type 2 Diabetes. 2017;377:2099. |
| ↑8 | Neal B, Perkovic V, Matthews DR. Canagliflozin and Cardiovascular and Renal Events in Type 2 Diabetes. N Engl J Med. 2017;377:2099. |
| ↑9 | Wiviott SD, Raz I, Bonaca MP, et al. DECLARE–TIMI 58 Investigators. Dapagliflozin and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med. 2019;380:347–357 |
| ↑10 | Cannon CP, Pratley R, Dagogo-Jack S, Mancuso J, Huyck S, Masiukiewicz U, Charbonnel B, Frederich R, Gallo S, Cosentino F, Shih WJ, Gantz I, Terra SG, Cherney DZI, McGuire DK, VERTIS CV Investigators. Cardiovascular Outcomes with Ertugliflozin in Type 2 Diabetes. N Engl J Med. 2020;383:1425–1435. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

