Inquadramento
L’infarto miocardico associato a una patologia coronarica non ostruttiva (MINOCA), rappresenta circa l’8% degli infarti (MI) sottoposti a indagine coronarografica[1]Niccoli G, Scalone G, Crea F. Acute myocardial infarction with no obstructive coronary atherosclerosis: mechanisms and management. Eur Heart J 2015;36:475–81. … Continua a leggere. L’origine di MINOCA può riconoscere differenti meccanismi patogenetici, dallo spasmo sia epicardico che microvascolare, alla instabilità di placca per rottura o erosione e la prognosi non è sempre benigna[2]Choo EH, Chang K, Lee KY, Lee D, Kim JG, Ahn Y, et al. Prognosis and predictors of mortality in patients suffering myocardial infarction with non-obstructive coronary arteries. J Am Heart Assoc … Continua a leggere. Lo studio PROMISE ha inteso valutare gli effetti di un trattamento personalizzato sulla base della patogenesi di MINOCA rispetto a una terapia standard.
Lo studio in esame
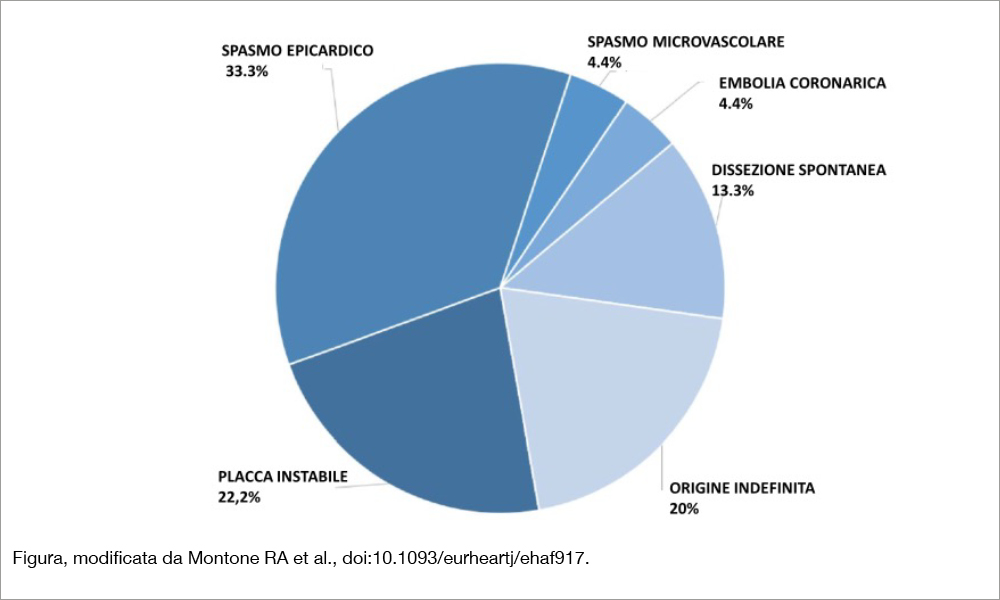
Lo studio PROMISE randomizzato, multicentrico (4 centri italiani) ha arruolato 92 pazienti con diagnosi confermata di MINOCA in base alla IV definizione di MI[3]Thygesen K, Alpert JS, Jaffe AS, Chaitman BR, Bax JJ, Morrow DA, et al. Fourth universal definition of myocardial infarction. Eur Heart J 2019;40:237–69. https://doi.org/ 10.1093/eurheartj/ehy462 e sottoposti a coronarografia, escludendo pazienti con insufficienza renale avanzata, sindrome di Takotsubo, dissezione coronarica di tipo 1 già evidente alla coronarografia. L’età media era di 62 ± 13 anni, il 48% era rappresentato da donne, il 18% da diabetici. Essi sono stati randomizzati a un trattamento stratificato in base alla patogenesi (n= 45) che includeva lo studio OCT nel caso che l’angiografia coronarica potesse suggerire un meccanismo di instabilità di placca (43 pazienti), test all’acetilcolina (eseguito in 38 pazienti per individuare uno spasmo epicardico o microvascolare), eco transesofageo (se si sospettava un’origine embolica, a esempio per la presenza di fibrillazione atriale, eseguito in 3 pazienti) risonanza magnetica (eseguita in 36 pazienti). La patogenesi risultante in base ai diversi accertamenti è esplicitata nella Figura. Il gruppo di controllo era composto da 47 pazienti sottoposti a una strategia e a una terapia standard. La numerosità dello studio era ipotizzata sulla base di un endpoint primario basato su una differenza di 9 punti nel cambiamento del punteggio sulla qualità di vita (in base al Seattle Angina Questionnaire-SAQSS) inizialmente stimata a 140 pazienti (70 per gruppo). L’arruolamento dello studio è stato rallentato dal Covid-19 e terminato dopo che una analisi a interim, eseguita nei 92 pazienti randomizzati, mostrava il raggiungimento dell’endpoint prefissato e una diminuzione non significativa degli eventi clinici nel follow-up a vantaggio della strategia di trattamento personalizzato. L’endpoint primario a 12 mesi mostrava una SAQSS significativamente più elevata nel gruppo col trattamento stratificato che nel gruppo standard (differenza di +9.38, 95% CI 6.81-11.95; P<.001). I MACE sono risultati più elevati nel gruppo a trattamento standard (8.5% versus 2.2%), una differenza tuttavia non statisticamente significativa.
Take home message
In questo primo studio randomizzato in pazienti MINOCA, un trattamento stratificato sulla base del meccanismo patogenetico responsabile dell’evento ha migliorato significativamente lo stato di salute e la qualità di vita dei pazienti rispetto a un trattamento standard. Questi dati devono essere considerati preliminari e richiedono una conferma in studi più ampi.
Interpretazione dei dati
Studio di notevole eleganza, eseguito in 4 centri italiani guidati dal gruppo dell’Università Cattolica dell’ospedale Gemelli. Il significato principale dello studio è di ordine fisiopatologico, perchè il protocollo prevedeva una serie di indagini mirate a individuare la base patogenetica dell’evento infartuale. Rispetto a precedenti analisi, soprattutto condotte utilizzando l’imaging intracoronarico, risulta meno rappresentato il meccanismo di instabilità della placca. Infatti, esso è stato riscontrato nel 22% dei pazienti nello studio presente rispetto al 46% osservato da Reynolds et al. che hanno effettuato un imaging con OCT dei tre vasi coronarici in 145 pazienti MINOCA[4]Reynolds H.R, Maehara A, Kwong, R.Y., et al. Coronary Optical Coherence Tomography and Cardiac Magnetic Resonance Imaging to Determine Underlying Causes of MINOCA in Women. Circulation … Continua a leggere. Di rilievo anche la ricerca sistematica di un meccanismo vasospastico individuato in un terzo dei pazienti, il più rappresentato nella casistica di Montone e collaboratori. In una recente analisi di Fedele et al. che ha raccolto una casistica di 17.539 pazienti MINOCA, arruolati in 45 studi (e nei quali la prevalenza di lesioni non ostruttive alla coronarografia era del 53%), è stata osservata una patogenesi vasospastica nel 49% dei casi, mentre l’OCT ha mostrato reperti patologici nel 62% dei casi[5]Fedele D, Cavallo D, Bodega F, et al. Pathological findings at invasive assessment in MINOCA: a systematic review and meta-analysis. Heart. 2025 Mar 13;111:291-299. doi:10.1136/heartjnl-2024-324565.. Un’importante considerazione che dobbiamo dedurre dalla presente ricerca (e dalla letteratura) è che la ricerca dello spasmo coronarico deve far parte del workup diagnostico da effettuare in questi pazienti. Quanto ai risultati dello studio (miglioramento significativo della qualità di vita nei pazienti stratificati e trattati in base al meccanismo patogenetico) gli autori osservano giustamente che sono necessarie conferme da studi più ampi (soprattutto che abbiano come endpoint gli eventi clinici e non test in aperto sulla qualità di vita, non indenni da rischio di bias). Osservando le differenze di trattamento tra i due gruppi, l’unica classe di farmaci maggiormente utilizzata nei pazienti “stratificati” è stata quella dei calcioantagonisti non-diidropiridinici (33% vs 2% nei pazienti “standard care”, P<0.001), mentre per i diidropiridinici (13.3% vs 31.9%, P=0.05) e per i betabloccanti (48.9% vs 68.1%, P=0.06) si osservava l’opposto. Invece, non sussisteva alcuna differenza nell’utilizzo di antiaggreganti, anticoagulanti, nitrati, statine, ACE-inibitori e sartani. È stata eseguita una PCI in un quarto dei pazienti con trattamento stratificato, mentre non si evince notizia che sia stata effettuata nei pazienti con trattamento standard. Possono queste modeste differenze nell’uso dei farmaci aver modificato la qualità di vita nei due gruppi? Che ruolo può avere la PCI in questi pazienti? Queste sono le domande che suscita lo studio e alla cui risposta dovrebbe essere indirizzata la ricerca futura.
Bibliografia[+]
| ↑1 | Niccoli G, Scalone G, Crea F. Acute myocardial infarction with no obstructive coronary atherosclerosis: mechanisms and management. Eur Heart J 2015;36:475–81. https://doi.org/10.1093/eurheartj/ehu469 |
|---|---|
| ↑2 | Choo EH, Chang K, Lee KY, Lee D, Kim JG, Ahn Y, et al. Prognosis and predictors of mortality in patients suffering myocardial infarction with non-obstructive coronary arteries. J Am Heart Assoc 2019;8:e011990. https://doi.org/10.1161/JAHA.119.011990 |
| ↑3 | Thygesen K, Alpert JS, Jaffe AS, Chaitman BR, Bax JJ, Morrow DA, et al. Fourth universal definition of myocardial infarction. Eur Heart J 2019;40:237–69. https://doi.org/ 10.1093/eurheartj/ehy462 |
| ↑4 | Reynolds H.R, Maehara A, Kwong, R.Y., et al. Coronary Optical Coherence Tomography and Cardiac Magnetic Resonance Imaging to Determine Underlying Causes of MINOCA in Women. Circulation 2021;143:624–40. https://doi.org/10.1161/CIRCULATIONAHA.120. 052008 |
| ↑5 | Fedele D, Cavallo D, Bodega F, et al. Pathological findings at invasive assessment in MINOCA: a systematic review and meta-analysis. Heart. 2025 Mar 13;111:291-299. doi:10.1136/heartjnl-2024-324565. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

