Inquadramento
La problematica posta dal titolo sotto forma di domanda non ha ancora una risposta precisa, perchè in letteratura i dati di confronto tra i due farmaci sono contrastanti e i dati iniziali non rispecchiano la pratica attuale, in quanto l’eparina veniva associata nei primi studi di confronto agli inibitori del recettore IIbIIIa (GPI), una combinazione a elevato rischio di bleeding, non più utilizzata negli studi e nella routine più recente.
Lo studio in esame
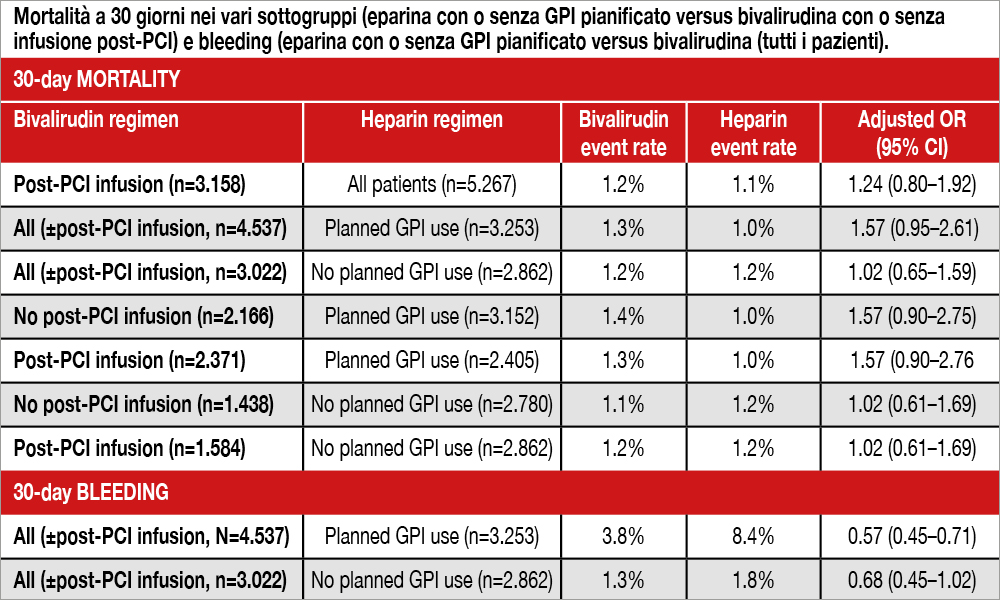
Meta-analisi di 5 trial (ognuno dei quali ha randomizzato ≥1.000 pazienti in un confronto tra eparina e bivalirudina: MATRIX, VALIDATESWEDEHEART, ISAR-REACT 4, ACUITY e BRIGHT)[1] Stone GW, McLaurin BT, Cox DA, et al. ACUITY Investigators. Bivalirudin for patients with acute coronary syndromes. N Engl J Med. 2006;355:2203–2216. doi:10.1056/NEJMoa062437.[2]Kastrati A, Neumann FJ, Schulz S, et al. ISAR-REACT 4 Trial Investigators. Abciximab and heparin versus bivalirudin for non-ST-elevation myocardial infarction. N Engl J Med. 2011;365:1980–1989. … Continua a leggere[3]Han Y, Guo J, Zheng Y, et al. BRIGHT Investigators. Bivalirudin vs heparin with or without tirofiban during primary percutaneous coronary intervention in acute myocardial infarction: the BRIGHT … Continua a leggere[4]Valgimigli M, Frigoli E, Leonardi S, et al. MATRIX Investigators. Bivalirudin or unfractionated heparin in acute coronary syndromes. N Engl J Med. 2015;373:997–1009. doi:10.1056/NEJMoa1507854.[5]Erlinge D,Omerovic E, Frobert O, et al. Bivalirudin versus heparin monotherapy in myocardial infarction. N Engl J Med.2017;377:1132–1142. doi:10.1056/NEJMoa1706443. costruita sui dati individuali dei 12.155 pazienti con infarto miocardico senza sopraslivellamento del tratto ST (NSTEMI) trattati con PCI (bivalirudina n=6.040 versus eparina n=6.115). Tre di questi studi[6]Han Y, Guo J, Zheng Y, et al. BRIGHT Investigators. Bivalirudin vs heparin with or without tirofiban during primary percutaneous coronary intervention in acute myocardial infarction: the BRIGHT … Continua a leggere[7]Valgimigli M, Frigoli E, Leonardi S, et al. MATRIX Investigators. Bivalirudin or unfractionated heparin in acute coronary syndromes. N Engl J Med. 2015;373:997–1009. doi:10.1056/NEJMoa1507854.[8]Erlinge D,Omerovic E, Frobert O, et al. Bivalirudin versus heparin monotherapy in myocardial infarction. N Engl J Med.2017;377:1132–1142. doi:10.1056/NEJMoa1706443. avevano incluso anche pazienti STEMI, che non sono stati inseriti in questa analisi. Si noti che nel gruppo eparina era stata utilizzata eparina non-frazionata nel 69.9% dei casi ed eparine a basso peso molecolare nel 35.6% (in pazienti trattate con entrambe) e che l’uso di GPI era pianificato nel 53.2% dei casi. Alla dimissione l’uso di ASA e di inibitori del recettore P2Y12 era simile nei due gruppi. Il numero e la tipologia delle arterie trattate era simile nei due gruppi, così come l’accesso radiale (poco meno del 40% in entrambi i gruppi e l’uso di DES (circa il 70% in entrambi i gruppi). L’endpoint primario di efficacia a 30 giorni (mortalità per ogni causa) risultava simile nei due gruppi (1.2% versus 1.1%; odds ratio aggiustato, 1.24 [95% CI, 0.86–1.79]; P=0.25), mentre l’endpoint di safety (rappresentato da “serious bleeding” a 30 giorni, definito secondo la scala TIMI come bleeding maggiore o minore, utilizzato in 4 trial, e come BARC 3-5 bleeding utilizzato in un trial) risultava significativamente inferiore con bivalirudina (3.3% versus 5.5%; odds ratio aggiustato 0.59; 95% CI, 0.48–0.72; P<0.0001). La riduzione riguardava sia il bleeding correlato all’accesso arterioso che il bleeding non correlato all’accesso arterioso. Inoltre, la bivalirudina riduceva significativamente la necessità di trasfusioni e la piastrinopenia (<100.000 cell/mL 1.5% versus 2.4%, P=0.003). Mortalità cardiaca, reinfarto e trombosi dello stent non erano significativamente differenti tra i due gruppi. I risulltati non variavano sia che si utilizzasse o meno GPI pianificato o infusione post-PCI di bivalirudina (vedi Tabella). Questi dati rimanevano simili nell’analisi degli eventi a 1 anno di follow-up.
Take home message
Nei pazienti NSTEMI sottoposti a PCI, l’anticoagulazione procedurale con bivalirudina o eparina non ha modificato la mortalità o gli eventi ischemici a 30 giorni; la bivalirudina ha ridotto il bleeding rispetto all’eparina, sia quello correlato all’accesso arterioso che quello non correlato.
Interpretazione dei dati
Il risultato più rilevante di questa meta-analisi, eseguita in pazienti NSTEMI, consiste nella riduzione del bleeding operata dalla bivalirudina nel confronto con eparina, ottenuta senza una significativa differenza di eventi ischemici a un follow-up di 30 giorni (dato confermato anche al follow-up di 1 anno). Il risultato sembra modificarsi di poco nell’analisi effettuata, escludendo i pazienti in cui l’utilizzo di GPI in associazione all’eparina era pianificato (la riduzione del rischio relativo passa dal 43% al 32%, come mostra la Tabella, perdendo peraltro la significatività statistica). Da considerare al riguardo anche l’osservazione che la riduzione degli eventi emorragici concerne non solo gli approcci arteriosi (complicanza che potrebbe essere mitigata dall’uso della via radiale anziché di quella femorale), ma anche i bleeding non correlati alla via di accesso. Il rischio di trombosi dello stent non appare diverso nei due gruppi confrontati, indipendentemente dall’utilizzo di una infusione di bivalirudina post-procedurale, almeno nei pazienti NSTEMI, oggetto di questo studio. Perciò in questa categoria di pazienti ACS l’infusione post-procedurale di bivalirudina non sembra dare alcun beneficio (è stato persino osservato un aumento di stroke nel sottogruppo in cui è stata utilizzata un’alta dose post-procedurale, dato peraltro che non pare avere una plausibilità biologica e che è tuttavia meritevole di ulteriori eventuali conferme), al contrario dei pazienti STEMI nei quali il suo utilizzo mitiga il rischio di trombosi dello stent associato al solo utilizzo procedurale di bivalirudina. Sulla base di questa analisi, gli Autori concludono che l’utilizzo di bivalirudina appare da consigliare nei pazienti NSTEMI che abbiano un rischio emorragico elevato, quali i pazienti anziani, anemici o con un recente episodio di bleeding.
Bibliografia[+]
| ↑1 | Stone GW, McLaurin BT, Cox DA, et al. ACUITY Investigators. Bivalirudin for patients with acute coronary syndromes. N Engl J Med. 2006;355:2203–2216. doi:10.1056/NEJMoa062437. |
|---|---|
| ↑2 | Kastrati A, Neumann FJ, Schulz S, et al. ISAR-REACT 4 Trial Investigators. Abciximab and heparin versus bivalirudin for non-ST-elevation myocardial infarction. N Engl J Med. 2011;365:1980–1989. doi:10.1056/NEJMoa1109596 |
| ↑3, ↑6 | Han Y, Guo J, Zheng Y, et al. BRIGHT Investigators. Bivalirudin vs heparin with or without tirofiban during primary percutaneous coronary intervention in acute myocardial infarction: the BRIGHT randomized clinical trial. JAMA. 2015;313:1336–1346. doi:10.1001/jama.2015.2323. |
| ↑4, ↑7 | Valgimigli M, Frigoli E, Leonardi S, et al. MATRIX Investigators. Bivalirudin or unfractionated heparin in acute coronary syndromes. N Engl J Med. 2015;373:997–1009. doi:10.1056/NEJMoa1507854. |
| ↑5, ↑8 | Erlinge D,Omerovic E, Frobert O, et al. Bivalirudin versus heparin monotherapy in myocardial infarction. N Engl J Med.2017;377:1132–1142. doi:10.1056/NEJMoa1706443. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

