Inquadramento
Il comportamento che il clinico deve tenere dopo un evento emorragico in un paziente che assuma anticoagulanti per fibrillazione atriale, è tuttora oggetto di discussione[1]Ivany E, Lotto RR, Lip GYH, et al. Managing Uncertainty: Physicians’ Decision Making for Stroke Prevention for Patients with Atrial Fibrillation and Intracerebral Hemorrhage. Thromb Haemost … Continua a leggere. In assenza di studi randomizzati, vari studi osservazionali hanno mostrato come la sospensione dell’anticoagulante comporti un rischio di stroke aumentato. Inoltre, la maggior parte delle esperienze descritte riguarda l’utilizzo del warfarin e pochi studi sono riportati in pazienti che assumano gli anticoagulanti orali diretti (DOAC).
Lo studio in esame
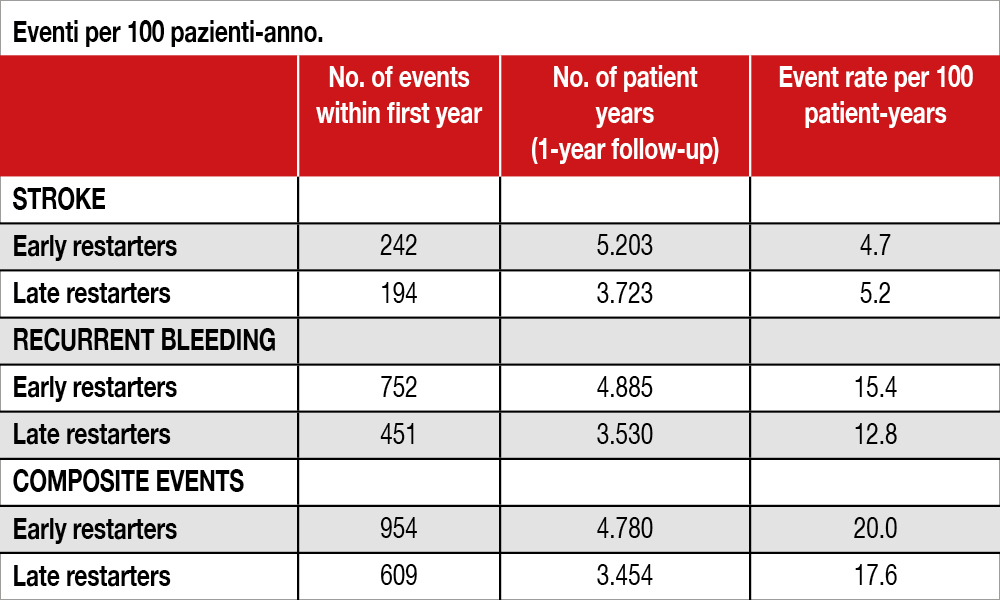
Questo studio si basa sull’analisi di registri danesi che riportano tutte le ospedalizzazioni (Danish National Patient Registry) e la prescrizione di farmaci (Danish National Prescription Registry), permettendo così di includere i pazienti in fibrillazione atriale trattati con DOAC, osservati tra il 2012 e il 2021 con CHA2DS2-VASc score ≥ 2, che avessero avuto un evento emorragico “serio”, che avesse richiesto una ospedalizzazione o un controllo ospedaliero. In tal modo, escludendo i pazienti deceduti entro 60 giorni (n=1.274), sono stati inclusi nell’analisi finale 11.565 pazienti, di cui 5.970 avevano ripreso i DOAC entro 60 giorni (“Early starters”) e 4.321 dopo un periodo >60 giorni (“Late starters”). I due gruppi erano simili per età (74 anni la mediana), mediana di CHA2DS2-VASc(4) e HAS-BLED(3), così come per storia clinica, farmaci assunti o patologie concomitanti, tranne che per la presenza di neoplasie, risultate maggiori nel gruppo “Late starters” (26.7%) che nel gruppo “Early starters” (24.7%). Il confronto è stato effettuato sulla base di modelli di Cox aggiustati per età, sesso, ipertensione, malattia renale cronica, epatopatia cronica e abuso di alcol. A 1 anno di follow-up (vedi Tabella) vi è stata una riduzione numerica non significativa di stroke negli “Early starters” rispetto ai “Late starters” (4.7 versus 5.2 per 100 pazienti-anno, adjusted HR 0.89, 95% CI 0.74 – 1.08). I dati non mutavano, ponendo il cutoff a 30 giorni anzichè a 60 giorni. Una ripresa precoce dei DOAC si è associata, invece, a un aumento statisticamente significativo dei bleeding (15.4 versus 12.8 per 100 pazientianno (adjusted HR 1.21, 95% CI 1.07 – 1.36). Ponendo il cutoff temporale a 30 giorni, la differenza osservata non erà più statisticamente significativa (HR 1.02, 95% CI 0.92 – 1.13). Considerando gli eventi globali (stroke/TIA/ bleeding) gli “Early starters” avevano un rischio maggiore di eventi a 1 anno rispetto ai “Late starters” (20.0 versus 17.6 per 100 pazientianno, HR 1.13, 95% CI 1.02 a 1.26). L’analisi che teneva conto delle variazioni nel tempo di periodi con assunzione di DOAC versus periodi di sospensione, ha mostrato che il rischio di stroke diminuiva con l’assunzione di DOAC, ma aumentava tuttavia il rischio di bleeding.
Take home message
Una ripresa precoce di DOAC dopo un evento di bleeding serio in pazienti con fibrillazione atriale può ridurre lo stroke, ma è associato a un rischio aumentato di bleeding. Vi è quindi necessità di assumere decisioni individualizzate sul singolo paziente per la tempistica di ripresa.
Interpretazione dei dati
I dati di questa analisi, la più ampia eseguita su dati osservazionali di registro in pazienti in terapia con DOAC, mostrano quanto sostanzialmente atteso, cioè una riduzione di stroke (peraltro modesta e non significativa) associata a una ripresa precoce della terapia (entro 60 giorni) a fronte di un rischio più alto di ricorrenza di bleeding. I dati sono stati confermati dall’analisi temporale che ha distinto periodi di assunzione e periodi di sospensione dei DOAC, un “plus” dello studio in quanto la storia clinica di questi pazienti è contraddistinta da fasi di utilizzo dei farmaci alternate a fasi di sospensione, spesso indipendentemente dal verificarsi di un evento emorragico, soprattutto nel primo anno di prescrizione[2]Ivany E, Lotto RR, Lip GYH, et al. Managing Uncertainty: Physicians’ Decision Making for Stroke Prevention for Patients with Atrial Fibrillation and Intracerebral Hemorrhage. Thromb Haemost … Continua a leggere. Gli autori, pur sottolineando che lo studio Rappresenta il registro osservazionale più ampio sinora pubblicato, sono ben consci delle sue limitazioni. Il timing della ripresa della terapia anticoagulante potrebbe essere dipeso da un “bias di indicazione” non completamente corretto dagli aggiustamenti statistici. Ad esempio, essendo la casistica per lo più rappresentata da pazienti anziani (l’età media era 74 anni) è possibile che in presenza di fragilità (una variabile non considerata nell’analisi) le indicazioni alla ripresa della terapia siano state difformi e influenzate da variabili cliniche non catturate dall’analisi. Una riassunzione precoce dei DOAC in questi pazienti (suggerita ad esempio da un CHA2DS2-VASc elevato) avrebbe potuto esporli a un rischio emorragico elevato. Un’altra limitazione dello studio consiste nel deficit di informazioni che inevitabilmente sussistono in un registro, per quanto ben condotto e affidabile. Infatti, poichè la storia di questi pazienti è contraddistinta da periodi di assunzione e sospensione della terapia, non è noto quanto queste fasi fossero dipendenti dalla coesistenza di altre patologie (soprattutto neoplastiche, presenti in un quarto dei pazienti) e dalle indagini di cui queste morbilità necessitassero.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

